Pontos chave
A fasceíte necrosante é uma infecção grave, violenta e súbita dos tecidos moles, com etiologia predominantemente bacteriana.
Fasceíte necrosante: causas
As bactérias mais envolvidas na fasceíte necrosante são: estreptococos hemolíticos β do grupo A, estafilococos (especialmente Staphylococcus aureus), anaeróbios pertencentes ao gênero Clostridium, Vibrio parahaemolyticus, Vibrio vulnificus, Aeromonas hydrophila.
Fasceíte necrosante: sintomas
Os sinais e sintomas mais recorrentes na fascite necrosante incluem: vermelhidão da pele, calafrios, fraqueza, diarreia, dor limitada, edema, febre, hematomas, necrose do tecido, choque, sudorese, vômito. Se não for tratada, a necrose do tecido dá um mau prognóstico.
Fasceíte necrosante: terapia
A terapia da fasceíte necrosante deve ser imediata e consiste na administração de antibióticos em altas doses e na excisão cirúrgica dos tecidos infectados. A terapia de suporte intensiva e a câmara hiperbárica também são úteis.
Definição
Felizmente rara, a fasceíte necrosante é uma infecção grave dos tecidos moles, geralmente causada por bactérias toxigênicas. A fasceíte necrosante afeta as camadas mais profundas da pele, espalhando-se rapidamente pela fáscia superficial e profunda dos tecidos moles subcutâneos.
- Qualquer compartimento profundo de tecido mole - derme, tecido subcutâneo, feixes de músculos - é um possível alvo para essa infecção potencialmente mortal. No entanto, a fasceíte necrosante tem uma preferência marcante para os membros inferiores, períneo e parede abdominal.
A fascite necrosante é uma doença de início súbito que deve ser curada no menor tempo possível com altas doses de antibióticos intravenosos.
Fasceíte necrosante também é conhecida por muitos outros nomes, que dão uma indicação imediata da gravidade da infecção: celulite gangrenosa aguda, doença comedora de carne, síndrome da bactéria comedora de carne. Dependendo da localização da infecção, a fasceíte necrosante assume nomes diferentes: Gangrena de Fournier (fasceíte necrosante do escroto e vulva) e Angina de Ludwig (fasceíte necrosante do espaço submandibular).
A fascite necrosante é uma infecção muito rara, mas tem uma taxa de mortalidade muito alta.
Causas e classificação
A fasceíte necrosante é causada por infecções bacterianas (predominantemente) e fúngicas (raras).
Do ponto de vista etiopatológico, várias entidades diferentes são reconhecidas:
- FASCITE NECROTIZANTE TIPO I: infecção polimicrobiana causada também e acima de tudo por estreptococos tipo A (Streptococcus pyogenes), C e G. Esta forma de fasceíte necrosante afeta particularmente pacientes imunocomprometidos ou com doenças crônicas.
- FASCITE NECROTIZANTE TIPO II: infecção monomicrobiana, transmitida em particular por estreptococos do grupo A, estafilococos ou anaeróbios pertencentes ao gênero Clostridium (por exemplo. Clostridium perfringens) Também Staphylococcus aureus resistente à meticilina (MRSA) está envolvido nesta variante da fasceíte necrotizante.
- FASCITE NECROTIZANTE TIPO III: infecções graves transmitidas por microrganismos marinhos, como Vibrio parahaemolyticus, Vibrio vulnificus e Aeromonas hydrophila. Os indivíduos que sofrem de doença hepática são os mais sensíveis a esta forma de fasceíte necrotizante: essas infecções são particularmente virulentas e fatais (se não tratadas imediatamente, a morte ocorre dentro de 48 horas após o início dos primeiros sintomas).
- FASCITE NECROTIZANTE TIPO IV: infecções fúngicas. Pacientes com feridas traumáticas ou queimaduras têm maior risco de contrair infecções por Zigomicetos; os imunocomprometidos estão mais expostos às micoses causadas por Candida albicans.
A partir das estatísticas médicas, fica claro que a fasceíte necrosante ocorre com mais frequência em algumas categorias de pacientes: diabéticos, viciados em drogas, alcoólatras, vasculares e pacientes imunocomprometidos em geral. Entre outros fatores de risco, lembramos também: tuberculose, neoplasias malignas, infecções pelo Herpes zoster (vírus responsável pela varicela e incêndio de Santo Antônio).
No entanto, indivíduos saudáveis não estão isentos da doença.
Sintomas
Os sintomas de fasceíte necrosante geralmente se manifestam em poucos dias. O quadro sintomatológico precipita em 48 horas em pacientes infectados com Vibrio spp. E Aeromonas hydrophila: em tais situações, a morte se aproxima em algumas horas.
Em geral, os sintomas da fasceíte necrosante variam com o tempo: quanto mais a doença evolui, mais os sintomas pioram. Vamos ver em detalhes o curso da doença:
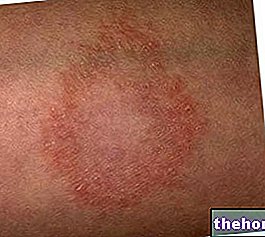
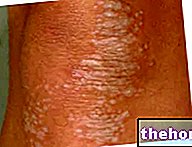
- Nos primeiros dois dias após a infecção, o paciente queixa-se de DOR limitada e constante, ERITEMA e INCHAÇO. Esta tríade sintomática é facilmente confundida com os sinais característicos de erisipela e celulite infecciosa. As margens da infecção não são bem definidas e as particulares A "SUAVEIDADE" "DA PELE se estende além do ponto de infecção. Durante esta fase, a doença não responde aos tratamentos com antibióticos. LINFANGITE (inflamação dos vasos linfáticos) é raramente observada. Outros sintomas incluem: TACHY, FEBRE, DESIDRATAÇÃO, DIARREIA e VOMIT.
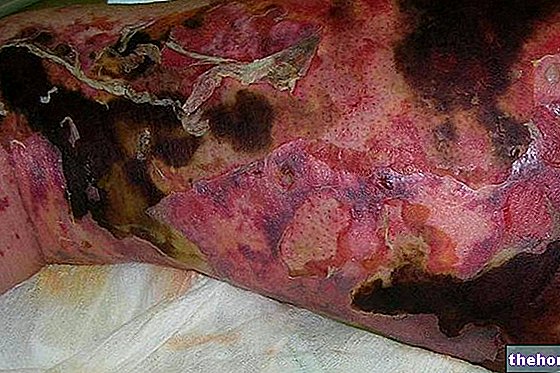
- Após 2-4 dias, a fasceíte necrotizante causa EDEMA, ERITEMA DIFUSÃO, LESÕES BOLHADAS e hemorrágica. A pele, inicialmente avermelhada, assume uma coloração acinzentada, sinônimo de necrose. Os tecidos da pele são rígidos e tensos ao toque, enquanto os feixes musculares não são mais palpáveis. Nesse estágio, muitos pacientes não sentem mais dor, pois a fascite necrotizante está destruindo os nervos.
- No quarto / quinto dia, o paciente apresenta HIPOTENSÃO, CONFUSÃO, APATIA e CHOQUE SÉPTICO.
Se não for tratada imediatamente, a fasceíte necrotizante é FATAL em 73% dos pacientes.
Diagnóstico
O diagnóstico de fasceíte necrosante consiste na "observação médica das lesões. No caso de suspeita de fasceíte necrosante, o paciente é submetido a tomografia, hemograma e biópsia de parte do tecido lesado. Além das técnicas diagnósticas elencadas, uma cirurgia exploratória imediata , útil para fins diagnósticos e terapêuticos: após ter verificado a fasceíte necrotizante, uma grande porção de tecido infectado é removida imediatamente. No caso de a infecção se espalhar para regiões periféricas, o membro é amputado.
Diagnóstico diferencial
A fasceíte necrotizante é bastante complexa para diagnosticar em seus estágios iniciais: esta forma infecciosa é freqüentemente confundida com celulite bacteriana. O retardo no diagnóstico adia a terapia, conseqüentemente o risco de um resultado fatal aumenta exageradamente. Para o diagnóstico diferencial é importante focar a atenção em alguns parâmetros que, na celulite infecciosa, são pouco evidentes ou até ausentes:
- Suavidade óbvia da pele afetada
- Dor excessiva, que se acentua ao toque
- Bolhas e hematomas na pele perto do local da infecção
Terapia
O tratamento para fasceíte necrosante inclui:
- Terapia cirúrgica: consiste na retirada de retalhos de tecidos infectados, até a amputação do membro.Dada a delicadeza e complexidade da operação, o paciente geralmente é submetido a múltiplas cirurgias, possivelmente associadas ao transplante de pele e tecidos.
- Administração de antibióticos em altas doses: A antibioticoterapia também é indicada em caso de suspeita de fasceíte necrosante. A terapia consiste em uma mistura de antibióticos, dos quais penicilina, clindamicina e vancomicina parecem ser os mais eficazes.
- Terapia de suporte intensiva: útil para lidar com a hipotensão, a resposta inflamatória violenta do organismo e o choque séptico. Aqui, o paciente com fasceíte necrosante é submetido a uma transfusão de fluidos e sangue.
- Oxigenoterapia hiperbárica: estratégia terapêutica indicada para todos os pacientes que sofrem de destruição de tecidos e feridas extensas.
A intervenção imediata é necessária para prevenir o desfecho fatal do paciente com fasceíte necrotizante.













-cos-cause-e-rimedi.jpg)
.jpg)

.jpg)




