Ingredientes ativos: Varfarina (varfarina sódica)
Comprimidos divisíveis Coumadin 5mg
Por que o Coumadin é usado? Para que serve?
COUMADIN é um anticoagulante, ou seja, ajuda a prevenir a formação de coágulos (caroços) no sangue.
COUMADIN é um medicamento com um índice terapêutico estreito, o que significa que pequenas variações na dose podem ter consequências graves; na verdade, muitos medicamentos podem causar hemorragias, e poucos medicamentos podem levar à formação de perigosos coágulos sanguíneos.
O seu médico receitou-lhe COUMADIN para prevenir a formação de coágulos sanguíneos. Esses coágulos são perigosos porque podem bloquear o fluxo sanguíneo normal. Por exemplo, se um coágulo chega ao cérebro, pode causar um derrame (interrupção do fluxo sanguíneo para o cérebro).
COUMADIN é usado para tratar e prevenir coágulos:
- nas pernas e pulmões
- associada a batimento cardíaco irregular e rápido, denominado "fibrilação atrial";
- associado à substituição da válvula cardíaca.
Se você teve um ataque cardíaco (ataque cardíaco) COUMADIN é usado para:
- diminuir o risco de ter outro ataque cardíaco;
- diminuir o risco de acidente vascular cerebral;
- diminuir o risco de coágulos irem para as pernas ou pulmões.
Fale com o seu médico se não se sentir melhor ou se sentir pior.
Contra-indicações Quando Coumadin não deve ser usado
Não tome COUMADIN
- Se tem alergia à varfarina sódica ou a qualquer outro componente deste medicamento (listados na secção O que contém).
- Se você tem risco de sangramento ou sangramento contínuo.
- Se você está grávida ou pode estar.
- Se você é uma mulher em idade fértil que não usa anticoncepcionais
- Se está grávida e corre o risco de perder o seu bebé ou tem tensão arterial muito elevada.
- Se foi submetido recentemente ou está prestes a ser submetido a uma operação, mesmo com anestesia local (interrupção da dor numa zona do corpo).
- Se precisar de um procedimento no hospital, incluindo uma punção nas costas.
- Se tem tensão arterial muito elevada, o que pode causar lesões oculares (hipertensão maligna).
- Se estiver a tomar medicamentos com erva de São João - Hypericum perforatum (medicamento à base de plantas para tratar a depressão) (ver secção Outros medicamentos e Coumadin).
Precauções de uso O que você precisa saber antes de tomar Coumadin
- Fale com o seu médico ou farmacêutico antes de tomar COUMADIN
- Se notar alguma hemorragia invulgar ou se tiver quaisquer sinais ou sintomas de hemorragia (ver Efeitos secundários possíveis).
- Se você tem ou teve no passado valores de razão normalizada internacional (INR), um índice de coagulação do sangue, maior que 4,0 ou altamente variável.
- Se alguma vez teve hemorragia estomacal e intestinal.
- Se você tem pressão alta.
- Se sofre de uma doença dos vasos sanguíneos da cabeça.
- Se você sofre de diminuição da hemoglobina, uma proteína que transporta oxigênio para os tecidos, no sangue (anemia).
- Se você tem um tumor maligno (câncer).
- Se sofre de doença renal.
- Se alguém da sua família sofre de uma doença do sangue.
- Se foi informado de que terá que tomar COUMADIN por muito tempo.
- Se for idoso (com 65 anos ou mais). O seu médico decidirá qual a dose certa para você. Esta dose pode mudar de tempos em tempos.
- Se os dedos dos pés ficarem azuis e doerem. Pare de tomar COUMADIN e contacte o seu médico, que irá prescrever outro medicamento (ver secção Efeitos secundários possíveis).
- Se sofre de uma diminuição no número de plaquetas, um tipo de célula sanguínea, após o tratamento com heparina, um medicamento para tornar o sangue mais fluido.
- Se tem doença hepática ligeira a grave. O seu médico decidirá qual a dose certa para você.
- Se tiver vômitos, diarreia ou infecção enquanto estiver a tomar COUMADIN.
- Se notar que parte do seu corpo ou pele fica preta durante a terapia com COUMADIN (necrose da pele ou tecido) (ver seção Efeitos colaterais possíveis)
- Se você recebeu um cateter (tubo pequeno e flexível).
- Se você tem uma doença envolvendo a proteína C, uma proteína que ocorre naturalmente no corpo e que torna o sangue mais fino.
- Se ele tiver que se submeter a uma "operação ocular".
- Se ele bater com a cabeça ou cair feio.
- Se tiver um aumento das células sanguíneas, que pode ser observado em análises ao sangue
- Se sofre de "inflamação dos vasos sanguíneos.
- Se tem diabetes mellitus (aumento dos níveis de açúcar no sangue).
- Se ele comer pouco.
- Se sofre de deficiência de vitamina K.
- Se está a tomar medicamentos ou alimentos que contêm vitamina K (ver as secções Outros medicamentos e COUMADIN; COUMADIN com alimentos, bebidas e álcool).
- Se o seu corpo não reagir adequadamente ao tratamento com varfarina.
- Se vai ser operado, incluindo no dentista Informe qualquer profissional de saúde que cuide de si (incluindo dentista) que está a tomar COUMADIN, uma vez que a terapêutica com COUMADIN deve ser interrompida ou diminuída antes, durante e imediatamente após a cirurgia.
Interações Quais medicamentos ou alimentos podem alterar o efeito do Coumadin
Informe o seu médico ou farmacêutico se estiver a tomar ou tiver tomado recentemente, ou se vier a tomar outros medicamentos.
Informe o seu médico se notar alguma alteração no seu estado de saúde, altere os medicamentos que está a tomar, o seu estilo de vida (viagens, condições ambientais, actividade física).
Em particular, informe o seu médico se você estiver tomando:
- preparações de ervas, especialmente Hypericum perforatum (usado para tratar a depressão) (consulte Não tome COUMADIN)
- Medicamentos para infecções tratar (amoxicilina, benzilpenicilina, penicilina G, piperacilina, ticarcilina, cefaclor, cefamandol, cefazolina, cefixima, cefotetano, cefonicida, cefotiam, cefoxitina, ceftriaxona, cefuroxima, roxicromacycline, ticromacycline, tigromycline, telitromicina, a neomicina, a ciprofloxacina, a levofloxacina, ácido nalidíxico, moxifloxacino, norfloxacino, pefloxacino, ofloxacino, pirimetamina, sulfafurazolo, Sulfametizol, sulfametoxazol / trimetoprima, sulfisoxazol, ácido aminossalicílico, isoniazida, cloranfenicol, vancilacinaciclina, dancamicina, vancilacinacinacinol, nafametilcina, dancinicicina
- medicamentos para tratar infecções causadas por fungos (miconazol, econazol, fluconazol, cetoconazol, itraconazol, voriconazol, griseofulvina)
- medicamentos para prevenir e tratar infecções causadas por parasitas (proguanil, metronidazol, nimorazol, tinidazol, quinino)
- medicamentos para tratar infecções causadas por vírus (delavirdina, efavirenz, etravirina, nevirapina, atazanivir, ritonavir, peginterferon alfa-2b, ribavirina, darunavir)
- medicamentos para tratar a rejeição de órgãos em pacientes transplantados (ciclosporina)
- Medicamentos para tratar a inflamação e a dor (paracetamol, ácido acetilsalicílico, diflunisal, propoxifeno, tramadol, diclofenaco, indometacina, cetorolaco, sulindaco, fenoprofeno, ibuprofeno, cetoprofeno, naproxeno, oxaprozina, celecoxib, ibuofenofenac, ácido meclecoxico, lumofenamico, lumofenicamxib, lumofenicamxic dexametasona, metilprednisolona, prednisona, cortisona)
- medicamentos para tornar o sangue mais fluido (prasugrel, ticlopidina, abciximab, tirofiban, heparina, argatroban, bivalirudina, desirudina, lepidurina)
- medicamentos para dissolver coágulos sanguíneos (estreptoquinase, alteplase)
- medicamentos para tratar a depressão (desvenlafaxina, duloxetina, venlafaxina, citalopram, escitalopram, fluoxetina, fluvoxamina, paroxetina, sertralina, viloxazina, trazodona)
- medicamentos para tratar a epilepsia, uma doença caracterizada por movimentos corporais descontrolados e perda de consciência (ácido valpróico, valproato, fosfenitoína, fenitoína, fenobarbital, primidona, carbamazepina)
- medicamentos para tratar distúrbios mentais e ansiedade (haloperidol, clordiazepóxido)
- medicamentos para tratar a doença de Parkinson, uma doença do sistema nervoso central que se manifesta, por exemplo, por tremor, rigidez muscular, lentidão de movimentos, dificuldade em manter o equilíbrio (entacapone, tolcapone, ropinirol)
- medicamentos para tratar a demência, uma doença caracterizada por perda de memória, orientação no espaço e no tempo, dificuldade para falar (Ginko biloba, memantina)
- medicamentos que estimulam o cérebro (metilfenidato)
- medicamentos para tratar a insônia (hidrato de cloral, glutetimida, butobarbital, pentobarbital, secobarbital)
- medicamentos para tratar doenças pulmonares (zafirlucaste)
- medicamentos para tratar a tosse (noscapina, oxolamina)
- medicamentos para tratar doenças relacionadas à menopausa (interrupção permanente do ciclo feminino) em mulheres (tibolona, lasofoxifeno, raloxifeno)
- medicamentos para o tratamento do câncer (tamoxifeno, toremifeno, megestrol, bicalutamida, flutamida, nilutamida, ciclofosfamida, ifosfamida, carboplatina, capecitabina, fluorouracil, tegafur, paclitaxel, trastuzumabe, etoposida, erlotinibostatina, imosturibatinida, mitopatatina, mitostatinida, immunostatinida, mitopatatinida, mitotinibatina, mitaptopida, mercatina
- medicamentos anticoncepcionais (pílula) (medroxiprogesterona, anticoncepcionais orais contendo estrogênio)
- medicamentos para tratar distúrbios sexuais (testosterona)
- medicamentos para tratar menstruações irregulares em mulheres (danazol)
- medicamentos que aumentam o metabolismo (metandienona, oxandrolona, oximetanolona, estanozolol)
- vacinas (vacina contra gripe)
- vitaminas (vitamina E, C, K)
- medicamentos para tratar doenças de pele (isotreção, etretinato, cloreto de benzetônio)
- medicamentos para tratar a dependência de álcool (dissulfiram)
- pomadas para tratar a dor (pomada de salicilato de metila, pomada de salicilato de trolamina)
- medicamentos para tratar a obesidade (orlistat)
- medicamentos para tratar níveis elevados de açúcar no sangue (diabetes) (exenatida)
- medicamentos para tratar a baixa de açúcar no sangue (glucagon)
- medicamentos para tratar doenças da glândula tireóide, uma glândula do pescoço (levotiroxina, liotironina, extratos da tireóide, metimazol, propiltiouracil)
- medicamentos para tratar a incapacidade de reter a urina (incontinência urinária) (tolterodina)
- medicamentos para tratar o aumento da próstata, a glândula que produz o sêmen nos homens (tansulosina)
- medicamentos para tratar a artrite reumatóide, uma doença caracterizada por inflamação das articulações, inchaço, dificuldade de movimentação e dor (leflunomida, azatioprina)
- medicamentos para tratar distúrbios do ritmo cardíaco (quinidina, propafenona, amiodarona, disopiramida)
- medicamentos para tratar a hipertensão (propanolol, pentoxifilina, benziodarona)
- medicamentos para tratar a pressão alta na artéria pulmonar (bosentan)
- medicamentos para tratar doenças cardíacas (ácido etacrínico, ácido tienil, espironolactona, clortalidona)
- medicamentos para tratar a falta de produção da coenzima Q10, uma substância útil para o corpo (ubiquinona ou ubidecarenona
- medicamentos para tratar níveis elevados de gordura no sangue (benzafibrato, clofibrato, ciprofibrato, fenofibrato, gemfibrozil, atorvastatina, fluvastatina, lovastatina, pravastatina, rosuvastatina, sinvastatina, ezetimiba, colesevelam, colestiramina)
- medicamentos para tratar azia (cimetidina, ranitidina, esomeprazol, lansoprazol, omeprazol, pantoprazol, rabeprazol, sucralfato)
- medicamentos para tratar vômitos (aprepitante, fosaprepitante)
- medicamentos para tratar pedras ou seixos, na vesícula biliar, o órgão que armazena a bile, uma substância importante nos processos de digestão (quenodiol)
- medicamentos para tratar distúrbios digestivos (cisaprida)
- medicamentos para tratar a inflamação do intestino (olsalazina)
- medicamentos para tratar acúmulos de ácido úrico que causam dor nas articulações (gota) alopurinol, benzbromarona, sulfinpirazona)
- corticotropina, medicina diagnóstica
- medicamentos contendo álcool (ver seção COUMADIN com alimentos, bebidas e álcool)
Avisos É importante saber que:
COUMADIN com comida, bebida e álcool
- Não inicie uma dieta sem primeiro consultar o seu médico.
- Não faça mudanças bruscas em seus hábitos alimentares, como começar a comer grandes quantidades de alimentos que contenham vitamina K (vegetais de folhas verdes como espinafre, alface, brócolis, couve-flor, couve de Bruxelas e, em menor grau, cereais, carne e lacticínios)
- Se o bebê estiver tomando leite em pó, a terapia com COUMADIN pode ser afetada.
- Não tome alho, Ginko biloba, ginseng, echinacea, suco de toranja e hidraste enquanto estiver tomando COUMADIN. Para obter uma lista completa de alimentos e ervas a evitar, pergunte ao seu médico.
- Evite o consumo de álcool.
Gravidez e amamentação
Gravidez
Não tome COUMADIN durante a gravidez, se pensa que está grávida ou se pode engravidar
Se você é uma mulher em idade fértil que não usa anticoncepcionais.
Na verdade, este medicamento pode causar danos ao feto.
Se você tomar COUMADIN, converse com seu médico antes de planejar uma gravidez.
Hora da alimentação
COUMADIN não passa para o leite materno e os lactentes de mães que tomaram COUMADIN não apresentaram alterações no tempo de protrombina. Tome COUMADIN com cuidado durante a amamentação e monitore o recém-nascido quanto a hematomas e sangramento.
Condução e utilização de máquinas
A terapia com Coumadin não afeta a sua capacidade de conduzir ou utilizar máquinas.
COUMADIN contém lactose
Este medicamento contém lactose (açúcar do leite). Se foi informado pelo seu médico que tem intolerância a alguns açúcares, contacte-o antes de tomar este medicamento.
Dose, método e tempo de administração Como usar Coumadin: Posologia
Tome este medicamento sempre de acordo com as indicações do médico e à mesma hora todos os dias. Você pode tomar COUMADIN com as refeições e entre as refeições. A dose que você toma pode variar ao longo do tempo, dependendo da sua resposta a COUMADIN e do estado do seu fígado.
- Para decidir a dose a ser administrada, seu médico solicitará um exame de sangue para medir o tempo de protrombina (TP); Os valores de tempo de protrombina são frequentemente registrados como INR (International Normalized Ratio), que é uma forma padrão de expressá-los.
- Os exames de avaliação do PT / INR são muito importantes, pois ajudam o médico a entender quanto tempo leva para o sangue coagular e decidir se é necessário alterar a dose de COUMADIN.
- Quando você inicia a terapia com COUMADIN, você precisará realizar as verificações de PT / INR com muita frequência, mais tarde eles podem ser diluídos. No entanto, isso não acontecerá se você sofrer de doença renal. Esses testes e as visitas regulares ao seu médico são muito importantes para o sucesso da terapia com COUMADIN. Ao longo do curso da terapia com COUMADIN, você precisará verificar seu PT / INR periodicamente (cerca de uma vez por mês) e mantê-lo na melhor faixa para sua condição de saúde.
Em caso de dúvida, consulte o seu médico ou farmacêutico.
O tablet pode ser dividido em partes iguais.
Overdose O que fazer se você tiver tomado muito Coumadin
Se você tomar mais COUMADIN do que deveria
Se você tomou COUMADIN demais, entre em contato com o seu médico ou um centro de saúde imediatamente para obter suporte apropriado.
Se você esquecer de tomar COUMADIN
Sempre tente tomar COUMADIN conforme prescrito pelo seu médico. Se acontecer de você se esquecer de uma dose, informe o seu médico imediatamente. Tome a dose esquecida no mesmo dia, assim que se lembrar. Se for a hora de sua próxima dose, não tome a que se esqueceu também, mas continue com seu esquema posológico normal.
Se você parar de tomar COUMADIN
Caso ainda tenha dúvidas sobre a utilização deste medicamento, fale com o seu médico ou farmacêutico.
Efeitos colaterais Quais são os efeitos colaterais do Coumadin
Como todos os medicamentos, este medicamento pode causar efeitos colaterais, embora nem todas as pessoas os tenham.
Os efeitos colaterais graves incluem:
- sangramento (hemorragia) em várias partes do corpo (ao redor do coração, glândula adrenal, olho, intestino, parte posterior do abdômen, fígado, cabeça, pulmão)
- parte do corpo ou pele fica preta (pele ou necrose de outro tecido),
- obstrução de um vaso sanguíneo devido à gordura (ateroêmbolos sistêmicos e microêmbolos de colesterol). Nesse caso, você pode perceber que os dedos dos pés ficam roxos e doem (síndrome do dedo do pé azul) *.
Se sentir algum dos efeitos secundários mencionados acima, PARE o tratamento com COUMADIN e contacte o seu médico.
Além disso, os efeitos secundários que podem ser observados, indicados pela frequência, são desconhecidos (a frequência não pode ser calculada a partir dos dados disponíveis).
- Diminuição da hemoglobina, uma proteína que transporta oxigênio para os tecidos, no sangue (anemia) *
- Dor no peito*
- Inchaço na região da barriga (distensão do abdômen), dor na barriga *, diarreia, gosto metálico na boca (disgeusia), dificuldade em engolir (disfagia) *, gases (flatulência), sangramento nas gengivas, vômito com sangue (hematêmese), sangue nas fezes (hematoquezia), fezes escuras e malcheirosas (melena), náuseas, vômitos
- Fraqueza (astenia) *, calafrios, fadiga *, mal-estar *, dor *, palidez *, inchaço causado por retenção de líquidos (inchaço) *
- Infecção hepática (hepatite)
- Reação alérgica (anafilática), alergia (hipersensibilidade)
- Exames de sangue anormais (enzima hepática aumentada)
- Dor nas articulações (artralgia) *, acúmulo de sangue ao redor de uma articulação (hemartrose), dor nos músculos (mialgia) *
- Tontura *, dor de cabeça *, dormência (parestesia) *, perda total ou parcial da amplitude de movimento (paralisia) *, acúmulo de sangue ao redor da coluna (hematoma vertebral)
- Sono profundo com resposta reduzida a estímulos normais (letargia) *
- Sangue na urina (hematúria)
- Perda excessiva de sangue durante o período feminino (menorragia), sangramento vaginal
- Sangramento nasal (epistaxe), dificuldade em respirar (dispneia) *, sangue com tosse (hemoptise), sangramento no peito (hemotórax), depósito de sal de cálcio no pulmão (calcificação pulmonar)
- Perda de cabelo e cabelo (alopecia), irritação da pele (dermatite), irritação da pele com bolhas (dermatite bolhosa), hematomas (equimoses), manchas na pele (petéquias), coceira, erupção cutânea, vermelhidão da pele acompanhada de coceira (urticária)
- Obstrução de uma artéria devido a uma bolha de gás (embolia arterial), queda da pressão arterial (hipotensão) *, diminuição da pressão arterial com redução severa da função cardíaca (choque) *, desmaios (síncope) *, inflamação dos vasos sanguíneos (vasculite )
Os efeitos colaterais marcados com um asterisco (*) são sintomas ou condições médicas resultantes de sangramento.
- Também podem ocorrer variações, encontradas em exames de sangue, nos níveis de hemoglobina (proteína que transporta oxigênio para os tecidos), hematócrito (porcentagem do sangue ocupada pelas hemácias) e enzimas que indicam o estado do fígado e das vias biliares (hepatobiliar ) trato.
Relatório de efeitos colaterais
Se tiver quaisquer efeitos secundários, fale com o seu médico, incluindo quaisquer efeitos secundários possíveis não mencionados neste folheto. Você também pode relatar efeitos colaterais diretamente por meio do sistema de notificação nacional em https://www.aifa.gov.it/content/segnalazioni-reazioni-avverse. Ao relatar os efeitos colaterais, você pode ajudar a fornecer mais informações sobre a segurança deste medicamento.
Expiração e retenção
Não armazene acima de 30 ° C. Armazene na embalagem original. Mantenha este medicamento fora da vista e do alcance das crianças.
Não utilize este medicamento após o prazo de validade impresso na embalagem exterior. A data de validade refere-se ao último dia desse mês.
Não deite quaisquer medicamentos na canalização ou no lixo doméstico. Pergunte ao seu farmacêutico como deitar fora os medicamentos que já não utiliza. Isto ajudará a proteger o ambiente.
Descrição da aparência de COUMADIN e conteúdo da embalagem
COUMADIN vem na forma de comprimidos quebráveis.
COUMADIN está disponível em embalagens de 30 comprimidos, cada um contendo 5 mg de varfarina sódica.
O que COUMADIN contém
O ingrediente ativo é a varfarina sódica.
Os outros componentes são amido, estearato de magnésio, ácido esteárico, lactose
Folheto Informativo Fonte: AIFA (Agência Italiana de Medicamentos). Conteúdo publicado em janeiro de 2016. As informações apresentadas podem não estar atualizadas.
Para ter acesso à versão mais atualizada, é aconselhável acessar o site da AIFA (Agência Italiana de Medicamentos). Isenção de responsabilidade e informações úteis.
01.0 NOME DO MEDICAMENTO
COMPRIMIDOS COUMADIN 5 MG
02.0 COMPOSIÇÃO QUALITATIVA E QUANTITATIVA
Ingrediente ativo: 5 mg de varfarina sódica
Excipiente com efeito conhecido: lactose
Para a lista completa de excipientes, consulte a seção 6.1
03.0 FORMA FARMACÊUTICA
Tablets
04.0 INFORMAÇÕES CLÍNICAS
04.1 Indicações terapêuticas
Profilaxia e terapia de embolia pulmonar, trombose venosa profunda, tromboembolismo arterial associado a fibrilação atrial crônica, próteses valvares cardíacas mecânicas ou biológicas, trombose mural intracardíaca, infarto agudo do miocárdio. Profilaxia de reinfarto.
04.2 Posologia e método de administração
Dosagem
Dose inicial
A dose de COUMADIN deve ser individualizada de acordo com a resposta do paciente ao medicamento, indicada pela monitoração diária do tempo de protrombina (TP) e expressa de acordo com a Razão Normalizada Internacional (INR). Uma alta dose de ataque pode aumentar o risco de sangramento e outras complicações, não oferece proteção mais rápida contra a formação de trombos e, portanto, não é recomendada. Doses iniciais baixas são recomendadas em pacientes idosos, debilitados ou que possam ter um INR maior do que o esperado em resposta a COUMADIN. Recomenda-se que a terapia com COUMADIN seja iniciada com doses de 2,5 a 5 mg por dia com ajustes de dose baseados em determinações de INR.
Dose de manutenção
A maioria dos pacientes é mantida em dosagens de 2,5 a 10 mg por dia com resultados satisfatórios. A dose individual e os intervalos de dosagem devem ser determinados com base nos valores de INR do paciente.
A duração da terapia é individual; em geral, a terapia anticoagulante deve ser continuada até que o risco de trombose e embolia seja superado.
Para fins de informação, os intervalos terapêuticos de INR recomendados para cada indicação são fornecidos abaixo (ver também Novo Guia para Terapia Anticoagulante Oral da Federação de Centros de Vigilância de Anticoagulantes, 1997).
Devido a dados limitados, em pacientes com válvulas cardíacas biológicas, a terapia com varfarina (INR 2-3) é recomendada por 12 semanas após a inserção da válvula. Terapia de longo prazo deve ser considerada para pacientes. Com fatores de risco adicionais, como fibrilação atrial ou tromboembolismo prévio .
* Salvo indicação médica em contrário, um INR maior que 4,0 parece não ter nenhum benefício terapêutico adicional na maioria dos pacientes e está associado a um risco maior de sangramento.
No caso de INR superior a 5, o paciente deve parar imediatamente de tomar warfarina e consultar um médico.
Populações especiais
Insuficiência renal
Nenhum ajuste de dosagem é necessário em pacientes com insuficiência renal, embora um monitoramento mais frequente possa ser apropriado para manter a dose de varfarina dentro da faixa terapêutica.
Insuficiência hepática
A disfunção hepática pode potencializar a resposta à varfarina devido à diminuição de seu metabolismo e ao comprometimento da síntese de fatores de coagulação. Portanto, é necessária uma redução na dosagem.
População pediátrica
Não há informações suficientes de ensaios clínicos controlados sobre o uso em crianças.
A segurança e eficácia de COUMADIN em crianças e adolescentes com idade inferior a 18 anos não foram estabelecidas.
Pacientes idosos
Doses iniciais baixas são recomendadas em pacientes idosos e / ou debilitados.
COUMADIN com heparina
Sendo que existe um intervalo de cerca de 12-18 horas entre a administração da dose inicial e o prolongamento terapêutico do tempo de protrombina e um retardo de 36-72 horas para a obtenção do efeito anticoagulante global, em situações de emergência (ex. pulmonar), administrar inicialmente heparina sódica juntamente com COUMADIN. A terapia concomitante com heparina não fracionada influencia os resultados do teste de INR, por isso é recomendado realizar o teste pelo menos seis horas após a interrupção da heparina.
04.3 Contra-indicações
COUMADIN é contra-indicado nas seguintes circunstâncias:
Hipersensibilidade à substância ativa ou a qualquer um dos excipientes listados na seção 6.1
Gravidez
Em mulheres com potencial para engravidar que não utilizam medidas contraceptivas (ver secção 4.6 “Gravidez e aleitamento”).
Tendências hemorrágicas e discrasias sanguíneas
Cirurgia recente ou planejada associada a um alto risco de sangramento
Tendências de sangramento associadas a ulceração ativa ou sangramento contínuo do: trato gastrointestinal, geniturinário e respiratório; hemorragia do sistema nervoso central; aneurisma cerebral, aneurisma dissecante da aorta; pericardite, derrame pericárdico; endocardite bacteriana
Ameaça de aborto, eclâmpsia e pré-eclâmpsia
Pacientes não supervisionados com alto risco associado de não adesão ao tratamento
Punção raquidiana e outros procedimentos diagnósticos ou terapêuticos com risco de sangramento incontrolável
Anestesia lombar ou regional maior
Hipertensão maligna
Erva de São João (Hypericum Perforatum): As preparações de Hypericum perforatum não devem ser tomadas concomitantemente com varfarina devido ao risco de diminuição dos níveis plasmáticos e diminuição da eficácia terapêutica da varfarina (ver secção 4.5 “Interações medicamentosas e outras formas de interação”).
04.4 Advertências especiais e precauções adequadas de uso
Hemorragia
COUMADIN pode causar sangramento grave ou fatal. O sangramento é mais provável de ocorrer no primeiro mês. Os fatores de risco para sangramento incluem alta intensidade de anticoagulação (INR> 4,0), idade de 65 anos ou mais, história de alta variabilidade dos valores de INR, história de sangramento gastrointestinal, hipertensão, doença cerebrovascular, anemia, malignidade, trauma, dano renal, certos fatores genéticos e terapia prolongada com varfarina.
Na maioria dos pacientes, parece que um INR maior que 4,0 não oferece benefício terapêutico adicional e está associado a um maior risco de sangramento.
Determinações periódicas de INR devem ser feitas em todos os pacientes em terapia. Pacientes com risco aumentado de sangramento podem se beneficiar de verificações de INR mais frequentes, ajustes cuidadosos de dose para atingir o INR desejado e de uma duração mais curta de terapia, apropriada à condição clínica.No entanto, manter o INR na faixa terapêutica não elimina o risco de sangramento.
Medicamentos, mudanças na dieta e outros fatores podem afetar os níveis de INR alcançados com a terapia com COUMADIN. O INR deve ser monitorizado com mais frequência no caso de início ou descontinuação da terapêutica com outros medicamentos, incluindo medicamentos à base de plantas ou em caso de modificação das dosagens com outros medicamentos (ver secção 4.5 “Interacções medicamentosas e outras formas de interacção”).
Os pacientes devem ser informados sobre medidas para minimizar o risco de sangramento e relatar os sinais e sintomas de sangramento.
Um aumento acentuado (> 50 segundos) no tempo de tromboplastina parcial ativada (APTT) com um PT / INR na faixa desejada foi identificado como um índice de risco aumentado de sangramento pós-operatório.
Necrose de tecido
A necrose e / ou gangrena da pele e de outros tecidos é um risco incomum, mas sério (amputação do tecido, membro, mama ou pênis envolvido.
É necessária uma avaliação clínica cuidadosa para determinar se a necrose é causada por uma doença latente. Embora vários tratamentos tenham sido tentados, nenhuma terapia para necrose foi considerada uniformemente eficaz. O tratamento com COUMADIN deve ser interrompido em caso de necrose. A terapia anticoagulante deve ser continuada , medicamentos alternativos devem ser considerados.
Ateroêmbolos sistêmicos e microêmbolos de colesterol
A terapia anticoagulante com COUMADIN pode aumentar a liberação de placas embólicas ateromatosas. Ateroêmbolos sistêmicos e microêmbolos de colesterol podem se manifestar com uma série de sinais e sintomas, dependendo do local da embolização. Os órgãos viscerais mais comumente envolvidos são os rins, seguidos pelo pâncreas, baço e fígado. Alguns casos resultaram em necrose ou morte. Uma síndrome de microêmbolos característicos é a síndrome do dedo do pé azul. O tratamento com COUMADIN deve ser interrompido se tais fenômenos forem observados. Se a terapia de anticoagulação contínua for necessária, medicamentos alternativos devem ser considerados.
Trombocitopenia induzida por heparina
COUMADIN não deve ser usado como terapia inicial em pacientes com trombocitopenia induzida por heparina (HIT) e trombocitopenia induzida por heparina com síndrome trombótica (HITTS). Casos de isquemia de membros, necrose e gangrena ocorreram em pacientes com HIT e HITTS quando o tratamento com heparina foi descontinuado e a terapia com varfarina iniciada ou continuada. Em alguns pacientes, as consequências levaram à amputação das partes envolvidas e / ou morte. O tratamento com COUMADIN pode ser considerado após a normalização da contagem de plaquetas.
Outros fatores que podem influenciar a resposta à terapia com COUMADIN
Insuficiência hepática moderada a grave
Doenças infecciosas ou distúrbios na flora intestinal (por exemplo, sprue, antibioticoterapia)
Uso de cateteres fixos
Déficit na resposta anticoagulante mediada pela proteína C: COUMADIN reduz a síntese de anticoagulantes naturais, proteína C e proteína S. Deficiências hereditárias ou adquiridas de proteína C ou seu cofator, proteína S, foram associadas a necrose tecidual após administração de varfarina. A terapia anticoagulante concomitante com heparina por 5-7 dias durante o início da terapia com COUMADIN pode minimizar a incidência de necrose tecidual nesses pacientes. A terapia com varfarina deve ser descontinuada quando houver suspeita de que pode estar desenvolvendo necrose e a anticoagulação com heparina deve ser considerada.
Cirurgia ocular: na cirurgia de catarata, o uso de COUMADIN foi associado a um aumento significativo de complicações menores devido à agulha ou bloqueio da anestesia local, mas não foi associado a complicações hemorrágicas cirúrgicas potencialmente perigosas para a visão. Uma vez que a descontinuação ou redução da terapia com COUMADIN pode levar a complicações tromboembólicas graves, a decisão de descontinuar COUMADIN antes de uma cirurgia ocular menos invasiva e complexa, como cirurgia de lente, deve ser baseada nos riscos da terapia de anticoagulação ponderada.
Policitemia verdadeira
Vasculite
Diabetes mellitus
Mau estado nutricional
Deficiência de vitamina K
Aumento da ingestão de vitamina K Resistência hereditária à varfarina
Pacientes com insuficiência cardíaca congestiva podem exibir um TP / INR maior do que o esperado, portanto, exames laboratoriais mais frequentes e doses reduzidas de COUMADIN são necessários.
Tratamento contínuo de operações odontológicas e cirúrgicas
Certos procedimentos dentários ou cirúrgicos podem exigir a descontinuação ou modificação da dose da terapia com COUMADIN. Riscos e riscos devem ser considerados.
benefícios em caso de interrupção do tratamento com COUMADIN, mesmo por curtos períodos. O INR deve ser determinado imediatamente antes de qualquer procedimento odontológico ou cirúrgico. Em pacientes submetidos a procedimentos minimamente invasivos que precisam ser anticoagulados antes, durante ou imediatamente após tais procedimentos, ajuste a dose de COUMADIN para manter o INR no nível mais baixo do faixa terapêutica pode permitir a manutenção da anticoagulação com segurança.
População pediátrica
Não foram realizados estudos adequados e bem controlados na população pediátrica e a dose ideal, segurança e eficácia nesta população não são conhecidas.
Uso em idosos
Pacientes com 60 anos de idade ou mais parecem mostrar uma resposta INR maior do que o esperado ao efeito anticoagulante da varfarina. Deve-se ter cuidado ao administrar varfarina a pacientes idosos em qualquer situação ou condição física em que persista um risco adicional. Baixas doses iniciais de varfarina. são recomendados para pacientes idosos.
Farmacogenética
A variabilidade genética, em particular em relação aos genes que codificam as proteínas CYP2C9 e VKORC1, pode influenciar significativamente a dose de varfarina necessária para atingir o efeito clínico desejado.Se for conhecida uma associação com estes polimorfismos, deve-se ter extremo cuidado.
Informações importantes sobre alguns dos ingredientes:
Este medicamento contém lactose, portanto, pacientes com problemas hereditários raros de intolerância à galactose, deficiência de lactase de Lapp ou má absorção de glicose-galactose não devem tomar este medicamento.
04.5 Interações com outros medicamentos e outras formas de interação
Vários fatores, isoladamente ou em combinação, incluindo mudanças nos medicamentos, preparações à base de ervas e dieta, podem afetar a resposta do paciente aos anticoagulantes, incluindo a varfarina.
Os medicamentos podem interagir com COUMADIN através de mecanismos farmacodinâmicos ou farmacocinéticos. Os mecanismos farmacodinâmicos subjacentes às interações medicamentosas com COUMADIN são sinergismo (hemostase reduzida, síntese reduzida de fatores de coagulação), antagonismo competitivo (vitamina K), alterações no controle fisiológico do metabolismo da vitamina K (resistência hereditária). as interações medicamentosas com COUMADIN são predominantemente devidas à indução enzimática, inibição enzimática e redução da ligação às proteínas plasmáticas. É importante observar que alguns medicamentos podem interagir com COUMADIN por mais de um mecanismo.
As determinações de PT / INR devem ser feitas com mais frequência ao iniciar ou descontinuar a terapia com outros medicamentos, incluindo preparações à base de ervas, ou ao alterar a dosagem de outras drogas, preparações à base de plantas ou se você alterar a dosagem de outras drogas, incluindo drogas usadas por um curto período tempo (como antibióticos, antifúngicos, corticosteróides).
Para obter mais informações sobre as interações com COUMADIN ou reações adversas relacionadas a sangramento, consulte as informações do produto de todos os medicamentos usados concomitantemente.
Interações com CYP450
As isoenzimas CYP450 envolvidas no metabolismo da varfarina incluem CYP2C9, 2C19, 2C8, 2C18, 1A2 e 3A4. O enantiômero S mais potente da varfarina é metabolizado pelo CYP2C9, enquanto o enantiômero R é metabolizado pelo CYP1A2 e 3A4.
Os inibidores do CYP2C9, 1A2 e / ou 3A4 têm o potencial de potencializar o efeito (aumentar o INR) da varfarina, aumentando a exposição à varfarina.
Os indutores do CYP2C9, 1A2 e / ou 3A4 têm o potencial de diminuir o efeito (diminuição do INR) da varfarina ao diminuir a exposição à varfarina.
Medicamentos que aumentam o risco de sangramento
Os medicamentos pertencentes a classes específicas que aumentam o risco de hemorragia são apresentados a seguir.
Uma vez que o risco de hemorragia aumenta quando estes medicamentos são administrados concomitantemente com varfarina, os doentes a receber qualquer um destes medicamentos com COUMADIN devem ser cuidadosamente monitorizados.
Anticoagulantes
Agentes antiplaquetários
Trombolíticos
Antiinflamatórios não esteroidais (AINEs)
Inibidores de recaptação de serotonina
Antibióticos e antifúngicos
Houve relatos de alterações de INR em pacientes recebendo varfarina e antibióticos ou antifinginas, mas os estudos clínicos de farmacocinética não mostraram efeito consistente desses agentes nas concentrações plasmáticas de varfarina. O INR deve ser monitorado cuidadosamente ao iniciar o Um antibiótico ou antifúngico é interrompido em pacientes em tratamento com COUMADIN.
Antibióticos de amplo espectro podem potencializar os efeitos da varfarina, reduzindo a flora intestinal que produz vitamina K.
Drogas que afetam o INR
Os medicamentos que podem interagir com COUMADIN e causar um aumento nos valores de INR incluem:
Os medicamentos que podem interagir com COUMADIN e causar uma diminuição nos valores de INR incluem:
Preparações e alimentos fitoterápicos
Deve-se ter cuidado quando as preparações à base de plantas são tomadas junto com COUMADIN. Existem poucos estudos adequados e bem controlados avaliando o potencial de interações metabólicas e / ou medicamentosas entre preparações fitoterápicas e COUMADIN. Devido à falta de padronização da produção de medicamentos fitoterápicos, a quantidade de substância ativa pode variar.Isso pode confundir ainda mais a capacidade de avaliar as possíveis interações e efeitos sobre a ação anticoagulante.
Algumas preparações de ervas podem causar sangramento quando tomadas isoladamente (por exemplo, alho e Ginkgo biloba) e podem ter propriedades anticoagulantes, antiplaquetárias e / ou fibrinolíticas. Espera-se que esses efeitos sejam aditivos aos efeitos anticoagulantes de COUMADIN.. Por outro lado, alguns produtos à base de plantas pode diminuir o efeito de COUMADIN (por exemplo, coenzima Q10, erva de São João, ginseng). Algumas preparações de ervas e alimentos podem interagir com COUMADINA por meio de interações com CYP450 (por exemplo, equinácea, suco de toranja, ginko, hidraste, erva de São João) .
A resposta do paciente deve ser monitorada com determinações adicionais de INR se qualquer preparação à base de plantas for iniciada ou interrompida.
Algumas preparações de ervas que podem afetar a coagulação estão listadas abaixo para referência, embora esta lista não deva ser considerada exaustiva. Muitas preparações à base de plantas têm vários nomes comuns e nomes científicos. Os nomes comuns mais conhecidos de preparações à base de plantas são fornecidos abaixo.
a Contém cumarinas, tem propriedades antiplaquetárias e pode ter propriedades coagulantes devido ao possível conteúdo de vitamina K.
b Contém cumarinas e salicilatos.
c Contém cumarinas e possui propriedades fibrinolíticas.
d Contém cumarinas e possui propriedades antiplaquetárias.
e Possui propriedades antiplaquetárias e fibrinolíticas.
A eficácia terapêutica da varfarina pode ser reduzida pela administração simultânea de preparações à base de erva de São João (Hypericum perforatum). Isso se deve à indução das enzimas responsáveis pelo metabolismo dos medicamentos por essas preparações que, portanto, não devem ser administradas concomitantemente com varfarina. O efeito de indução pode persistir por pelo menos 2 semanas após a interrupção do tratamento com produtos Hypericum perforatum.
Se um paciente estiver tomando medicamentos com Hypericum perforatum concomitantemente com varfarina, os valores de INR devem ser monitorados e a terapia com este deve ser interrompida.
Monitore os valores de INR de perto, pois eles podem aumentar após a interrupção do Hypericum perforatum. A dosagem de varfarina pode precisar ser ajustada.
04.6 Gravidez e lactação
Gravidez
COUMADIN está contra-indicado na gravidez em mulheres grávidas ou que possam engravidar, uma vez que o medicamento atravessa a barreira placentária e pode causar hemorragia fetal fatal para o útero (ver secção 4.3 “Contra-indicações”).
Também foram relatados casos de malformações congênitas em crianças cujas mães foram tratadas com varfarina durante a gravidez. A exposição a COUMADIN durante a gravidez causa uma série conhecida de malformações congênitas maiores (embriopatia por varfarina e fetotoxicidade), hemorragia fetal e um risco aumentado de aborto espontâneo e fetal mortalidade. Os efeitos de COUMADIN na reprodução e no desenvolvimento não foram avaliados em animais. Se este medicamento for utilizado durante a gravidez ou se uma paciente engravidar durante o tratamento com este medicamento, a paciente deve ser informada dos riscos potenciais para o feto. .
Em humanos, a varfarina atravessa a placenta e as concentrações plasmáticas fetais se aproximam dos valores maternos.A exposição à varfarina durante o primeiro trimestre da gravidez causou uma série de malformações congênitas em aproximadamente 5% dos filhos expostos. A embriopatia da varfarina é caracterizada por hipoplasia nasal com ou sem epífises pontiagudas (condrodisplasia pontilhada) e retardo do crescimento (incluindo baixo peso ao nascer) mediana dorsal, caracterizada por agenesia do corpo caloso; Malformação de Dandy-Walker, atrofia da linha média cerebelar e displasia da linha média ventral, caracterizada por atrofia óptica. A exposição à varfarina durante o segundo e terceiro trimestres foi associada a retardo mental, cegueira, esquizoencefalia, microcefalia, hidrocefalia e outros resultados adversos da gravidez.
Hora da alimentação
Com base em dados publicados em 15 mães lactantes, a varfarina não foi detectada no leite humano. Entre os 15 bebês nascidos a termo, 6 lactentes apresentaram tempos de protrombina dentro da faixa esperada. Os tempos de protrombina não foram obtidos para os outros 9 lactentes. Os efeitos em bebês prematuros não foram avaliados.
Portanto, deve-se ter cuidado quando COUMADIN é administrado a mulheres que amamentam, pois o risco para os recém-nascidos / bebês não pode ser excluído. É aconselhável verificar os parâmetros de coagulação do recém-nascido e monitorar hematomas e sangramento.
04.7 Efeitos sobre a capacidade de dirigir e usar máquinas
COUMADIN não tem ou tem influência negligenciável sobre a capacidade de dirigir ou usar máquinas
04.8 Efeitos indesejáveis
As seguintes reações adversas graves foram relatadas com COUMADIN:
Hemorragia
Pode ocorrer hemorragia, desde hemorragia ligeira a grave (incluindo resultados fatais), durante a terapêutica com COUMADIN. O sangramento pode ocorrer em qualquer tecido ou órgão e pode se manifestar como sangramento interno ou externo com sintomas e complicações associados.
Normalmente, os seguintes sistemas corporais podem ser afetados:
trato gastrointestinal superior (sangramento gengival, hematêmese) ou inferior (melena, hematoquezia, sangramento retal)
Também pode ocorrer hemorragia retroperitoneal.
trato respiratório (epistaxe, hemoptise), incluindo casos raros de hemorragia alveolar pulmonar
trato geniturinário (hematúria, sangramento vaginal, menorragia)
pele (contusão, hematomas e petéquias)
A hemorragia do sistema nervoso central também pode ocorrer, incluindo hemorragia intracraniana ou hematoma vertebral, hemorragia ocular, hemorragia intra-articular, hemorragia pleural, hemorragia pericárdica, hemorragia adrenal e hemorragia hepática.
Algumas complicações hemorrágicas podem se apresentar como sinais e sintomas que não são imediatamente identificados como resultantes de sangramento. Estas reações adversas estão marcadas na tabela abaixo com um asterisco (*).
Necrose da pele e outros tecidos
Ateroêmbolos sistêmicos e microêmbolos de colesterol
As seguintes reações adversas foram notificadas na experiência pós-comercialização com varfarina: Uma vez que estas reações foram notificadas voluntariamente numa população de tamanho incerto, nem sempre é possível estimar as frequências de forma fiável.
As reações adversas estão listadas na tabela a seguir por classes de sistemas de órgãos, terminologia MedDRA e frequência.
As frequências são definidas como: muito comuns (ge; 1/10); comum (ge; 1/100,
* Sintomas ou condições médicas resultantes de complicações hemorrágicas.
Resultados de laboratório
Podem ocorrer alterações nos níveis de hemoglobina, hematócrito e enzimas hepatobiliares.
Notificação de suspeitas de reações adversas
A notificação de suspeitas de reações adversas ocorridas após a autorização do medicamento é importante porque permite a monitorização contínua da relação benefício / risco do medicamento. Os profissionais de saúde são solicitados a notificar quaisquer suspeitas de reações adversas através do sistema nacional de notificação. "Endereço https: //www.aifa.gov.it/content/segnalazioni-reazioni-avverse
04.9 Overdose
Sinais e sintomas: sangramento anormal suspeito ou manifesto (por exemplo, sangue nas fezes ou urina, hematúria, fluxo menstrual excessivo, melena, petéquias, hematomas ou sangramento persistente de feridas superficiais) é um sinal precoce de uma "anticoagulação a um nível insatisfatório de segurança.
Tratamento: a anticoagulação excessiva, com ou sem sangramento, pode ser controlada interrompendo a terapia com COUMADIN e, se necessário, administrando 1-2 mg de vitamina K1 (fitomenadiona) por via parenteral ou oral. Esse uso de vitamina K 1 reduz a resposta à terapia subsequente com COUMADIN. Após a rápida reversão de um PT / INR elevado, os pacientes podem retornar ao estado trombótico que apresentavam antes do tratamento. A retomada da dosagem de COUMADIN reverte o efeito da vitamina K e, com ajustes posológicos cuidadosos, um PT / INR terapêutico pode ser alcançado novamente. Se a anticoagulação rápida for indicada, a heparina pode ser preferível para o início da terapia.
Se um pequeno sangramento progredir para um mais extenso, dê 5 a 25 mg (raramente até 50 mg) de vitamina K1 por via parenteral.
Em situações de emergência devido a hemorragia grave, os fatores de coagulação podem ser restaurados aos níveis normais pela administração de 15 mg / kg de sangue total fresco ou plasma fresco congelado, ou pela administração de 30-50 unidades / kg de concentrado de complexo de protrombina.
O uso de hemoderivados está associado ao risco de hepatite e outras doenças virais e ao aumento do risco de trombose, portanto, o uso dessas preparações deve ser reservado apenas em caso de sangramento extenso, por overdose de COUMADIN, que põe em risco a vida do paciente.
As preparações purificadas de fator IX não devem ser usadas porque não aumentam os níveis de protrombina e fator VII e X, que estão deprimidos, juntamente com o fator IX, como resultado do tratamento com COUMADIN. Em caso de perda conspícua de sangue, podem ser administrados eritrócitos concentrados. Em pacientes idosos ou com doenças cardíacas, as transfusões de sangue ou plasma devem ser monitoradas cuidadosamente para evitar a precipitação de uma "embolia pulmonar".
05.0 PROPRIEDADES FARMACOLÓGICAS
05.1 Propriedades farmacodinâmicas
Grupo farmacoterapêutico: Agente antitrombótico - antagonista da vitamina K, código ATC: B01AA03
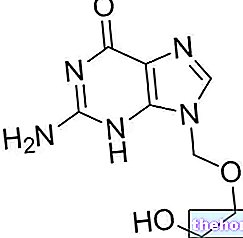
O ingrediente ativo da COUMADIN (varfarina sódica) é o sal sódico da 3 - (- acetonilbenzil) -4-hidroxicumarina e pertence ao grupo dos anticoagulantes dicumarólicos indiretos.
A COUMADINA e outros anticoagulantes cumarínicos atuam inibindo a síntese de fatores de coagulação dependentes da vitamina K, que incluem os Fatores II, VII, IX e X e as proteínas anticoagulantes C e S. As meias-vidas são: Fator II 60 horas; Fator VII 4-6 horas; Fator IX 24 horas; Fator X 48-72 horas; Proteína C 8 horas e Proteína S 30 horas. O efeito resultante in vivo é uma depressão sequencial da atividade do Fator VII, IX, X e II. A vitamina K é um fator essencial para a síntese pós-ribossomal de fatores de coagulação dependentes da vitamina K. A vitamina K promove a biossíntese de resíduos de ácido carboxiglutâmico, essenciais para a atividade biológica das proteínas. Acredita-se que a varfarina interfira na síntese de fatores de coagulação ao inibir a regeneração do epóxido de vitamina K1. O grau de depressão depende da dosagem administrada. Doses terapêuticas de varfarina diminuem a quantidade total da forma ativa de cada fator de coagulação dependente da vitamina K em 30 a 50%.
O efeito anticoagulante geralmente aparece dentro de 24 horas após a administração do medicamento, mas o efeito anticoagulante máximo também pode ocorrer após 72-96 horas. A duração da ação de uma dose única de varfarina racêmica é de 2 a 5 dias.
A droga não tem efeito direto sobre a trombose estabilizada, nem reverte o dano isquêmico; no entanto, quando a trombose ocorre, o objetivo do tratamento anticoagulante é prevenir a extensão posterior e complicações relacionadas, que podem levar a consequências graves, mesmo fatais.
05.2 Propriedades farmacocinéticas
COUMADIN é uma mistura racêmica dos enantiômeros R e S. Em humanos, o enantiômero S tem uma atividade anticoagunato 5 vezes maior que o enantiômero R, mas geralmente tem uma clerância mais rápida.
Após administração oral, a absorção é substancialmente completa e as concentrações plasmáticas máximas são atingidas em 1-9 horas.Aproximadamente 97% liga-se à albumina plasmática. COUMADIN geralmente induz hipoprotrombinemia em 36-72 horas e sua duração de ação pode persistir por 4-5 dias, produzindo assim uma curva de resposta suave e duradoura.
Até 92% da dose administrada por via oral é recuperada na urina, principalmente na forma de metabólitos.
05.3 Dados de segurança pré-clínica
LD50 (mg / kg): camundongo p.o. = 700; 4. = 160 rato p.o. = 8,7; 4. = 25
06.0 INFORMAÇÕES FARMACÊUTICAS
06.1 Excipientes
Amido, estearato de magnésio, ácido esteárico, lactose.
06.2 Incompatibilidade
Nenhum
06.3 Período de validade
24 meses
06.4 Precauções especiais de armazenamento
Não armazene acima de 30 ° C. Armazene na embalagem original.
06.5 Natureza da embalagem primária e conteúdo da embalagem
Bolhas de PVC e alumínio
Pacote de 30 comprimidos divisíveis
06.6 Instruções de uso e manuseio
Sem instruções especiais
07.0 TITULAR DA AUTORIZAÇÃO DE INTRODUÇÃO NO MERCADO
Bristol-Myers Squibb S.r.l., Via Virgilio Maroso, 50 - Roma
08.0 NÚMERO DE AUTORIZAÇÃO DE INTRODUÇÃO NO MERCADO
AIC 016366027
09.0 DATA DA PRIMEIRA AUTORIZAÇÃO OU RENOVAÇÃO DA AUTORIZAÇÃO
Maio de 2010