Vaccinoprofilaxia
É possível assegurar uma certa imunidade às infecções sustentadas pelo Papiloma vírus com a vacinação profilática: as vacinas, apresentando ao sistema imunológico capsídeos do patógeno desprovidos de produtos genéticos virais (portanto vazios), constituem uma "excelente arma de defesa contra os Vírus do papiloma, especialmente para mulheres jovens Como é facilmente compreendido, esta vacina não pode prevenir outras doenças além do vírus do papiloma específico contra o qual atua.
Não se deve esquecer, entretanto, que a vacina é totalmente ineficaz se aplicada DEPOIS de contrair o vírus. Por outro lado, de acordo com evidências científicas recentes, a vacina quadrivalente parece eficaz não apenas na prevenção da infecção primária, mas também na redução significativa da ocorrência de recidivas em mulheres com histórico de lesões cervicais prévias.
Um passo atrás para entender ...
O Papilomavírus está envolvido tanto na manifestação de lesões hiperproliferativas benignas, de entidade desprezível e de resolução simples (como verrugas e verrugas acuminadas), quanto no desenvolvimento de células tumorais malignas, cujo alvo preferencial é constituído pelas células do colo do útero A vacinação é, portanto, indicada justamente para impedir a entrada do papilomavírus nas células do organismo.
Câncer do colo do útero
Muito se tem falado e escrito sobre as medidas de prevenção a serem seguidas para se proteger das infecções pelo vírus do papiloma; vamos agora tentar chamar a atenção para a vacinação contra o HPV.
A propaganda da vacinação contra o Papiloma vírus, que a profissão médica tem desenvolvido de forma excelente, visa sensibilizar a população em geral - e as mulheres em particular - sobre os riscos que podem decorrer de uma "infecção viral. HPV, em particular se sustentada por genótipos 6, 11, 16 ou 18 (os dois últimos atribuídos a um alto risco oncogênico).
Antes de começar a aprofundar o assunto, relatamos dois dados desconcertantes:
- na Itália, mais de 3.000 novos casos de câncer cervical são diagnosticados anualmente, dos quais 40-50% são fatais.
- A infecção pelo vírus do papiloma, contraída por meio de relações sexuais com parceiros infectados, é a causa de mais de 90% dos casos diagnosticados de câncer cervical; os sorotipos 16 e 18, em particular, sozinhos são responsáveis por 70% dos casos diagnosticados de câncer cervical
- Os sorotipos 6 e 11 do HPV isoladamente causam aproximadamente 90% das verrugas genitais.
Vacina contra HPV
Problemas para reproduzir o vídeo? Recarregue o vídeo do youtube.
- Vá para a página do vídeo
- Vá para o destino de bem-estar
- Assista ao video no youtube
Vacina contra HPV
Há poucos anos, em 2006, a EMEA (Agência Europeia de Medicamentos) e a AIFA (Agência Italiana de Medicamentos) autorizaram a vacinação contra o Papiloma vírus, a primeira que promete "excelente (embora não absoluta) proteção contra o câncer de pescoço". Útero dependente de HPV: a vacina contra infecções pelo vírus do papiloma, não obrigatória, é gratuita para meninas que atingiram a idade de 12 anos. Na verdade, a vacina torna as pessoas imunes às infecções pelo vírus do papiloma tipo 6, 11, 16 e 18, e até os ferimentos que causaram.
A vacina contra o HPV exerce sua eficácia máxima não apenas entre os muito jovens (como muitas vezes se acredita), mas também entre as mulheres com idade entre 26 e 45 anos; por outro lado, os mecanismos que regulam o sistema imunológico são quase idênticos em todas as idades (evidentemente, na ausência de alterações no sistema imunológico).
A melhor idade para se vacinar ainda é assunto de acalorado debate, pois as teorias dos autores são muitas e variadas: alguns acreditam que a vacina deve ser administrada dentro de 9-11 anos, portanto, antes do início da atividade sexual. Como sabemos, o Papiloma vírus pode ser transmitido quase que exclusivamente por meio da relação sexual, portanto, a eficácia da vacina seria cancelada se tomada depois de já ter contraído o vírus. No entanto, outros pesquisadores acreditam que as meninas podem ser vacinadas mesmo aos 16 anos, até 25, idade em que a mulher deve começar a fazer exames ginecológicos de rotina (testes PAP) a cada três anos.
Na opinião de outros, vacinar uma menina contra o Papiloma vírus desde os 9 anos pode ser visto como uma espécie de estímulo ou convite para iniciar a vida sexual precocemente.
Como funciona a vacina
Numerosos estudos foram realizados em diferentes vacinas de papilomavírus:
- vacinas monovalentes (contra HPV 16)
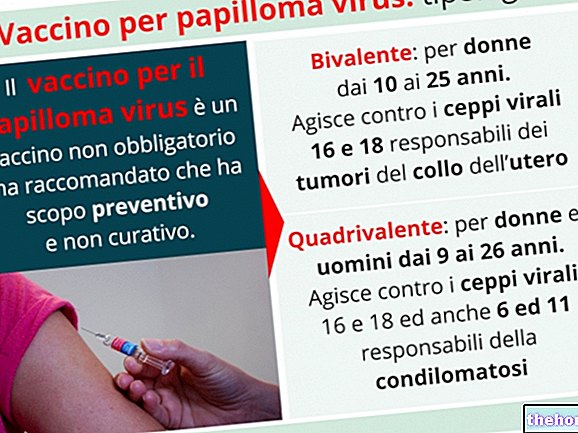
- vacinas bivalentes (contra HPV 16 e 18: por exemplo, Cervarix)
- vacinas quadrivalentes (contra HPV 6, 11, 16 e 18: por exemplo, Gardasil e Silgard): Gardasil parece ser particularmente adequado para mulheres com idade entre 16 e 26 anos, bem como em meninas e adolescentes entre 9 e 15 anos.
- Vacinas 9-valentes (contra HPV 6, 11, 16, 18, 31, 33, 45, 52 e 58: por exemplo, Gardasil-9)
Comparando esses diferentes tipos de vacina, observou-se que a mais eficaz de todas é aquela que exerce sua ação protetora tanto para os 2 sorotipos mais envolvidos nas lesões cancerosas do colo do útero (HPV 16 e 18), quanto para os 2 tipos de soro a maioria envolvida no aparecimento de verrugas acuminadas (HPV 6 e 11).
A vacina antipapilomavírus quadrivalente protege contra lesões displásicas de alto grau da vulva, danos à genitália externa (por exemplo, Condiloma acuminado), displasia de alto grau ao nível do útero e câncer de pescoço. A eficácia preventiva da vacina quadrivalente contra o sexo masculino ainda não foi totalmente demonstrada.
No caso da vacina bivalente, a proteção é limitada a lesões pré-cancerosas (proliferação celular anormal) e câncer cervical.
Composição da vacina
A vacina do HPV é composta por partículas semelhantes a vírus, conhecidas precisamente como Partículas semelhantes a vírus ou mais simplesmente VLP, associado a substâncias adjuvantes (um composto formulado com alumínio, capaz de estimular uma melhor resposta).
As proteínas contidas no capsídeo são conhecidas como L1: a vacina contém proteínas L1 purificado (produzido com a técnica de DNA recombinante) para cada um dos tipos de vírus do papiloma humano contidos na droga.
Após a administração da vacina, o sistema imunológico da mulher passa a produzir anticorpos contra essas proteínas: em caso de possível ataque do Papiloma vírus, o organismo reconhece imediatamente as células patogênicas, evitando que o vírus cause danos.
Esperanças e expectativas futuras
A vacina contra o HPV é usada exclusivamente para fins profiláticos, no sentido de que o medicamento NÃO atua se a mulher já tiver contraído o vírus.
No entanto, os médicos estão se mobilizando para alcançar outro objetivo: o vacinação terapêutica. A esperança é produzir uma vacina que possa deter a progressão da infecção mesmo DEPOIS de contrair o Papiloma vírus, ou seja, a vacinação terapêutica poderia prevenir a possível progressão maligna das células do colo do útero, previamente infectadas pelo Papiloma visus.
Atualmente, a eficácia desta vacinação contra o papilomavírus em particular ainda está sendo testada.
Posologia e administração
A vacina é administrada por via intramuscular no músculo do ombro (deltóide); a terapia envolve um ciclo de três doses: a segunda dose deve ser administrada dois meses após a primeira, enquanto a terceira dose deve ser administrada 4 meses após a segunda. Alternativamente, é possível realizar os reforços, respectivamente, após 30 e 90 dias da primeira ingestão.
A vacina NÃO deve ser administrada a mulheres grávidas: basta pensar que a FDA relatou 28 casos de aborto espontâneo após tomar a vacina contra o vírus do papiloma em mulheres grávidas.
O medicamento não é recomendado para mulheres alérgicas a um ou mais ingredientes da vacina.
Efeitos adversos
Como qualquer medicamento, a vacina contra o HPV pode causar efeitos colaterais desagradáveis, que podem ser resolvidos rapidamente; entre os mais comuns estão: febre e vermelhidão / irritação / dor no ponto de injeção do medicamento.
Mesmo após a vacinação contra o HPV, recomenda-se às mulheres sexualmente ativas que façam exames regulares de PAP, para identificar, possível e com bastante antecedência, possíveis ataques do Papiloma vírus. A vacinação, de fato, reduz fortemente o risco de desenvolver lesões pré-cancerosas do colo do útero, mas estatisticamente falando, não oferece proteção absoluta.