Na maioria dos casos, os cistos são pequenos e inofensivos, enquanto em outras ocasiões podem ser grandes e doloridos ou, pior ainda, representar um sinal de tumor maligno do ovário.
Para estabelecer a natureza exata de um cisto ovariano e determinar se é um tumor benigno ou maligno, um exame ginecológico completo e um exame de ultrassom transabdominal ou transvaginal são necessários.
Os cistos ovarianos menos graves não requerem nenhum tratamento, pois curam espontaneamente em algumas semanas / meses. Os cistos ovarianos graves, por outro lado, precisam ser removidos cirurgicamente para evitar consequências desagradáveis.
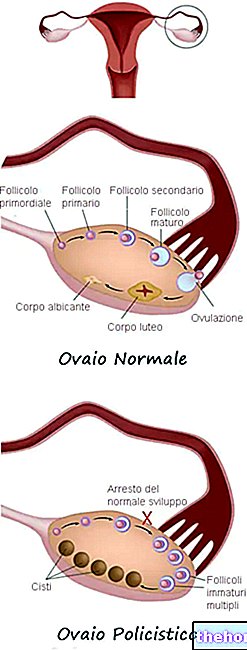
As gônadas representam uma parte fundamental do sistema reprodutivo humano, pois são as glândulas que produzem os gametas, ou células sexuais.
Dois em número e em forma de feijão, os ovários desempenham duas funções:
- Eles secretam hormônios sexuais femininos (estrogênio e progesterona), que desempenham um papel essencial no desenvolvimento das características sexuais secundárias e na reprodução.
- Eles produzem a célula-ovo (ou oócito ou oócito), que é o gameta feminino. Esta célula é amadurecida na primeira metade do ciclo menstrual, após o qual é liberada do ovário (ovulação) e canalizada para as trompas de falópio, onde pode eventualmente ser fertilizada por um espermatozóide (gameta masculino).
Cada ovário está localizado em cada lado do útero.
O útero é o órgão do aparelho genital feminino responsável por receber e nutrir o óvulo fertilizado (ou seja, primeiro o embrião e o feto depois) durante todo o período da gravidez.
UM CISTO OVÁRIO É SEMPRE UM SINAL PATOLÓGICO?
Ao longo da vida, o ovário de uma mulher pode desenvolver um ou mais cistos, sem causar nenhum sintoma ou problema específico. Por esse motivo, a menos que tenham certas características, os cistos ovarianos são inofensivos e se resolvem espontaneamente, sem a necessidade de tratamentos específicos.
EPIDEMIOLOGIA
O aparecimento de cistos ovarianos é uma ocorrência muito frequente.
De acordo com uma estatística anglo-saxônica, de fato, se um grande número de mulheres pudesse ser submetido a um exame de ultrassom da região pélvica ao mesmo tempo, pareceria que quase todos os indivíduos em idade reprodutiva, e pelo menos 20% além menopausa, tem um ou mais cistos ovarianos.
Mas quantas dessas mulheres apresentam sintomas ou queixas relacionadas a cistos?
De acordo com a mesma pesquisa, ao longo da vida apenas 4 mulheres em 100 apresentam problemas relacionados à presença de cistos ovarianos.
CISTOS FUNCIONAIS
Existem 3 tipos de cistos ovarianos funcionais:
- Os cistos foliculares. O óvulo é formado dentro de uma estrutura protetora, chamada de folículo, logo que o óvulo está maduro, portanto pronto para uma possível fecundação, é acionado um sinal hormonal que determina a ruptura do folículo e a saída do próprio óvulo. na direção das trompas de falópio e do útero. Em algumas circunstâncias, esse mecanismo não ocorre perfeitamente e o óvulo permanece confinado no interior do folículo, que se enche de fluido e forma um cisto folicular. Os cistos foliculares são, de longe , os cistos ovarianos mais comuns e quase nunca causam distúrbios. Sua resolução, que não requer nenhum tratamento, geralmente ocorre em poucas semanas (dois ou três ciclos menstruais).
- Cistos lúteos (ou cistos lúteos). O folículo, após ter expelido o óvulo, recebe o nome de corpo lúteo. Às vezes, a abertura de onde o óvulo saiu pode fechar novamente, retendo fluidos de vários tipos e sangue. Nessas ocasiões, um cisto lúteo é formado. Os cistos lúteos, em comparação com os cistos foliculares, são menos comuns, mas mais perigosos: eles pode, na verdade, romper-se repentinamente e causar sangramento interno doloroso. Sua resolução espontânea geralmente leva alguns meses.
Os cistos lúteos são particularmente comuns durante a gravidez. - Cistos tecais. Os cistos tecais são formados a partir das células tecais que constituem o folículo devido ao efeito da gonadotrofina coriônica, hormônio produzido durante a gravidez. Eles são menos comuns do que os cistos foliculares e lúteos.
Cistos foliculares
Em média, eles têm cerca de 2,5 cm de diâmetro
Cistos lúteos
Em média, eles têm cerca de 3 cm de diâmetro
CISTOS PATOLÓGICOS (OU NÃO FUNCIONAIS)
Os principais cistos patológicos (ou não funcionais) são:
- Os cistos dermóides. Os cistos dermóides se desenvolvem a partir das células que produzem o oócito durante a vida embrionária. Por isso, dentro deles é possível rastrear porções de tecidos humanos que se assemelham a cabelo, ossos, gordura, dentes ou sangue. Os cistos dermóides podem assumir dimensões importantes e até atingir 15 centímetros de diâmetro, quando o cisto dermóide é muito grande e causa alteração da anatomia normal dos ovários e do útero, pode ser necessária uma cirurgia para removê-lo. Os cistos dermóides são tumores benignos que muito raramente se tornam malignos.
Eles são os cistos não funcionais mais comuns entre mulheres com menos de 40 anos. - Os cistadenomas. Eles são tumores benignos que crescem na superfície externa dos ovários e que podem conter (como um cisto) água ou muco. Se contiverem água, falamos de cistoadenomas serosos; se contiverem muco, falamos de cistoadenomas mucinosos.
Os cistoadenomas serosos geralmente não atingem tamanhos grandes e não causam distúrbios específicos; os cistoadenomas mucinosos, por outro lado, podem crescer consideravelmente e até atingir 30 centímetros de diâmetro.
Um grande cistadenoma mucinoso pode empurrar o trato intestinal adjacente ou a bexiga, causando indigestão ou micção frequente. além disso, pode romper ou obstruir o fluxo de sangue para os ovários.
A conversão de um cistadenoma benigno em tumor maligno é um evento muito raro.
Eles são os cistos não funcionais mais comuns entre mulheres com mais de 40 anos. - Cistos devido à endometriose (ou endometriomas). A endometriose é uma doença caracterizada pela presença de tecido endometrial fora de seu local natural, que é o útero. Em algumas mulheres, entretanto, também pode ser caracterizado pelo aparecimento de cistos ovarianos cheios de sangue.
- Cistos devido à síndrome dos ovários policísticos. A síndrome dos ovários policísticos (ou síndrome do ovário policístico) é uma condição mórbida caracterizada por ovários aumentados cobertos por muitos pequenos cistos. Seu aparecimento é geralmente causado por um desequilíbrio na produção dos hormônios ovarianos (ou seja, produzidos pelos ovários) e hipofisários (ou seja, produzidos pela hipófise).
- Dor pélvica. Pode ser surdo se o cisto ovariano for grande, mas ainda intacto, ou agudo e repentino se o cisto ovariano se romper. Às vezes, a sensação dolorosa também é sentida nas costas e nas coxas.
- Dor pélvica durante a relação sexual.
- Dificuldade em esvaziar completamente os intestinos.
- Precisa urinar com frequência. É devido ao fato de que o cisto ovariano pressiona constantemente a bexiga.
- Mudanças no ciclo menstrual normal.
- Sensação de peso e inchaço na região abdominal.
- Indigestão recorrente e sensação de saciedade mesmo após refeições ligeiras.
- Tonturas, vômitos e sensação de vazio na cabeça.
- Sensação de cansaço persistente.
QUANDO VER O MÉDICO?
Se uma mulher apresentar as queixas acima mencionadas (em particular dor pélvica acompanhada de uma sensação de vômito), ela deve entrar em contato imediatamente com seu médico para marcar um check-up. Embora os cistos ovarianos perigosos sejam raros, é melhor não correr riscos e tomar todas as precauções necessárias.
COMPLICAÇÕES
As complicações relacionadas à presença de cistos ovarianos devem-se à sua ruptura (que pode dar origem a uma "hemorragia interna) e à torção dos ovários (porque estes" recebem pouco sangue).
(ou seja, que não causem sintomas ou distúrbios) passa despercebido (para que o paciente não perceba) ou é diagnosticado por acaso, após um exame pélvico ou uma “ultrassonografia de rotina.Quando os cistos são sintomáticos, é aconselhável sempre investigar a natureza do problema e fazer um check-up especializado em um ginecologista.
VISITA GINECOLÓGICA E EXAMES ESPECIALISTAS
Durante o exame ginecológico, o médico pede à paciente que descreva os sintomas em curso, investiga sua história clínica, avalia qualquer ultrassonografia suspeita e realiza um exame vaginal preciso.
Se a paciente ainda não fez a ultrassonografia, o ginecologista certamente irá prescrever. Além disso, ele irá prescrever um exame de sangue específico para o marcador tumoral CA125.
Ultra-som. Dois tipos de ultrassom podem ser realizados: transabdominal e / ou transvaginal. A ultrassonografia transabdominal é realizada passando a sonda de ultrassom sobre o abdômen do paciente; desta forma, mostra o útero e os ovários, mas nem sempre é exaustivo.

Figura: aspecto de um cisto ovariano de 2 cm no exame de ultrassom. Do site: en.wikipedia.org
Já o ultrassom transvaginal é realizado pela introdução da sonda de ultrassom na vagina; desta forma, mostra em detalhes os órgãos pélvicos de interesse.
Exames de sangue e pesquisa específica do marcador tumoral CA125. Os cistos ovarianos formados a partir de um processo tumoral maligno são caracterizados pela presença elevada, no sangue, de uma proteína denominada CA125. Portanto, com um exame de sangue específico, o médico mede os níveis de CA125, para ter certeza da exata natureza do cisto ovariano encontrada.
No entanto, deve-se notar que um nível alto de CA125 nem sempre é devido a um cisto ovariano maligno: por exemplo, pode estar relacionado a patologias completamente diferentes, como endometriose, doença inflamatória pélvica ou tuberculose.
Quais características do cisto ovariano são de interesse do ginecologista?
A forma: é irregular ou não?
O tamanho: a presença de sintomas está ligada ao tamanho dos cistos
Composição: O cisto contém material líquido ou sólido? Ou ambos? A presença de matéria sólida pode significar que o cisto é maligno, portanto, novos exames devem ser realizados.
Se nenhuma melhora for observada, a cirurgia deve ser considerada.
CIRURGIA: QUANDO E COMO INTERVENIR?
Um cisto ovariano deve ser removido por cirurgia se:
- É de um tamanho importante
- Causa sintomas graves
- É malicioso ou existe uma forte suspeita de que é
Se o cisto for benigno e a paciente ainda estiver em idade reprodutiva, a operação afetará apenas o cisto (cistectomia ovariana); por outro lado, se o cisto for muito grande ou talvez maligno ou se a paciente não for mais fértil (portanto ela passou da menopausa), então a operação envolverá todo o ovário doente (ooforectomia).
Existem duas técnicas cirúrgicas disponíveis para o médico operador:
- Laparoscopia. Reservada para pacientes com cistos benignos de tamanho grande, mas não excessivo, a laparoscopia é um procedimento cirúrgico minimamente invasivo, ideal para operações de cistectomia ovariana.
- Laparotomia. Indicado para pacientes com cistos muito grandes e / ou malignos (ou presumidos), é um procedimento cirúrgico altamente invasivo, pois o cirurgião, para a remoção completa do cisto, deve fazer uma "incisão importante na barriga.
Em geral, a retirada envolve todo o ovário, embora nos casos de tumor benigno seja possível limitar-se à eliminação apenas do cisto.
Assim que a operação for concluída, a incisão é fechada com suturas.
O ovário doente (se retirado por suspeita de tumor maligno) é entregue a um médico especialista em patologia, para análise laboratorial. Esta última (se confirmar a presença de tumor maligno) permite estabelecer o grau de malignidade do câncer e quimioterapia a ser adotado.
Tempos de recuperação para uma cistectomia ovariana. Cirurgia laparoscópica 2 semanas Cirurgia de laparotomia 6-8 semanas
Em que ocasiões são realizadas ooforectomia e histerectomia bilateral?
A presença de um cisto ovariano maligno exige que o cirurgião remova, além do ovário doente, o ovário saudável (ovariectomia bilateral) e o útero (histerectomia). Essa operação dupla é altamente invasiva e compromete definitivamente a fertilidade de uma mulher ainda não na menopausa (portanto, potencialmente ainda capaz de conceber).
Para as mulheres em idade fértil que são submetidas à remoção dos ovários e do útero, falamos de "menopausa cirúrgica".
Em profundidade: quando entrar em contato com seu médico após a cirurgia?
Após uma laparoscopia ou cirurgia de laparotomia, é normal sentir dor na região pélvica.
Não é normal, entretanto, que:
- A sensação dolorosa piora ao invés de melhorar
- Ocorre perda severa de sangue
- O paciente está com febre alta
- Um líquido fétido sai da vagina do paciente
Se você tiver um ou mais desses sintomas, deve entrar em contato com seu médico imediatamente.
O QUE FAZER EM CASO DE DOR GRAVE?
Em caso de dor forte na região pélvica, o médico recomenda tomar analgésicos, como paracetamol, e antiinflamatórios, como AINEs (ibuprofeno).
Ele também aponta alguns remédios calmantes, como aplicar uma bolsa de água quente no estômago ou tomar banhos quentes.