O que é Propionibacterium acnes
Propionibacterium acnes é uma bactéria Gram-positiva anaeróbia não formadora de esporos que normalmente reside na pele humana, em particular nos folículos pilossebáceos, de onde extrai os nutrientes de que necessita do sebo, dos subprodutos do metabolismo da pele e dos restos celulares presentes nessas áreas.
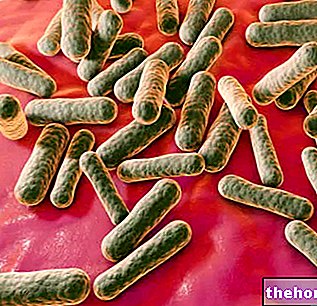
Papel na acne
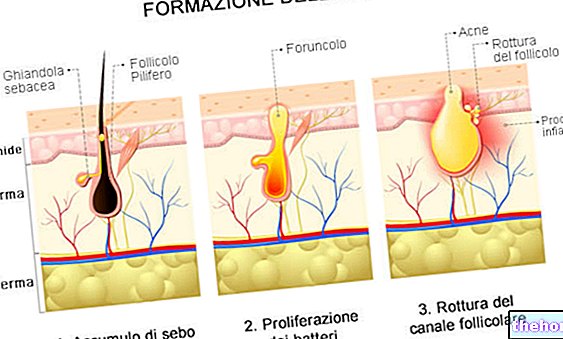
Propionibacterium acnes prefere condições de anaerobiose (ausência de oxigênio) associadas à presença de secreções sebáceas abundantes; essas circunstâncias se materializam dentro dos comedões ("tampões dos poros da pele"), pontos negros em miniatura que impedem o fluxo normal de sebo para o ducto do folículo pilo-sebáceo e daí para a superfície da pele.
A atividade do Propionibacterium acnes dentro dos comedões, determina uma resposta inflamatória mediada pela liberação de várias substâncias capazes de desempenhar um papel na patogênese da acne: hialuronidase, protease, lipase e fatores quimiotáticos para neutrófilos, linfócitos e macrófagos. Bem conhecida, a este respeito, é a capacidade do Propionibacterium acnes para produzir uma lipase extracelular que hidrolisa os triglicerídeos do sebo em glicerol e ácidos graxos, favorecendo o crescimento de outras espécies bacterianas, predispondo à comedogênese e agravando a inflamação local. Essa inflamação compromete a integridade dos queratinócitos e da parede folicular, danificando-a para fazer com que ele se quebre.
Em alguns indivíduos, a reação inflamatória da pele a esses eventos é de molde a desencadear uma reação inflamatória de crescimento exponencial, que culmina nos sinais típicos da acne: formação de pápulas, pústulas e nódulos.
Tratamento
Para o importante papel do Propionibacterium acnes na etiopatogenia da acne, os antibióticos - tópicos e sistêmicos - constituem um importante auxiliar na terapia farmacológica da acne, especialmente a pustulosa.
Normalmente, o uso de antibioticoterapia tópica é reservado apenas para os casos mais graves de acne, ainda mais no caso de antibioticoterapia oral, a fim de evitar o estabelecimento de resistência aos mesmos antibióticos.
De fato, embora a ação bacteriostática, bactericida e antiinflamatória dessas drogas seja terapeuticamente vantajosa, o crescimento de cepas de Propionibacterium acnes resistente a alguns dos antimicrobianos normalmente usados na terapia tópica, como clindamicina, eritromicina, peróxido de benzoíla, meclociclina, nadifloxacina, gentamicina e ácido azelaico.
Por esse motivo, o uso de antibióticos deve obedecer integralmente às prescrições médicas. Geralmente, o tratamento da acne com antibióticos tópicos deve ser limitado a um período de 6 a 8 semanas e, principalmente, esses medicamentos não devem ser usados. monoterapia.
Retinóides tópicos (como adapaleno, tretinoína ou isotretinoína) aumentam a eficácia anti-acne dos antimicrobianos, facilitando sua penetração nos folículos pilossebáceos bloqueados, onde o Propionibacterium acnes.
Outras patologias
o Propionibacterium acnes não está implicado única e exclusivamente no início ou agravamento das manifestações de acne.
Na verdade, esse espancamento também pode se tornar um patógeno oportunista, ocasionalmente identificado como responsável por artrite, osteomielite, endocardite, meningite e infecções cirúrgicas (estando protegido dentro dos folículos pilossebáceos, resiste muito bem a procedimentos de desinfecção cutânea pré-operatória).
Além disso, alguns estudos têm destacado a presença de P. acnes em pacientes com sarcoidose e ciática, hipotetizando-se uma relação entre essas patologias e a presença de uma possível infecção por esse espancamento.
Em pacientes com sarcoidose, o P. acnes ele foi encontrado dentro dos gânglios linfáticos. Em pacientes que sofrem de ciática, no entanto, o espancamento foi encontrado nos discos intervertebrais.
Finalmente, a inflamação causada na pele pelo Propionibacterium acnes pode criar condições favoráveis para o desenvolvimento de infecções secundárias por outras bactérias que normalmente não fazem parte da flora comensal da pele, como, por exemplo, a Estafilococo epidermidis.