Generalidade
O transplante de córnea, também conhecido como ceratoplastia, é a operação cirúrgica de substituição parcial ou total da córnea; esta operação é utilizada em casos de córnea danificada ou não mais funcional, para substituí-la por um análogo sã, sintético ou retirado de um falecido recentemente doador.

Existem três tipos de transplante de córnea: ceratoplastia perfurante (ou penetrante), ceratoplastia lamelar e ceratoplastia endotelial.
Após a operação, o paciente deve seguir algumas instruções médicas importantes para evitar complicações desagradáveis.
Uma córnea transplantada pode durar até 25 anos.
O que é transplante de córnea?
O transplante de córnea, ou ceratoplastia, é a intervenção cirúrgica por meio da qual o cirurgião prevê a substituição total ou parcial da córnea original, já não funcional e gravemente danificada, por elemento semelhante saudável, de origem sintética ou de doador falecido recentemente.
O QUE É A CÓRNEA? UMA BREVE REVISÃO
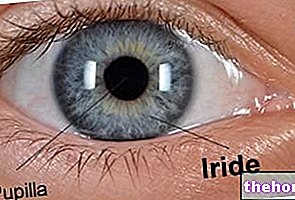
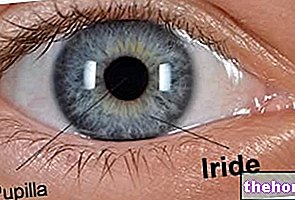
A córnea é a membrana transparente em várias camadas que reside na parte frontal do olho e cobre a íris e a pupila.
Desprovida de vasos sanguíneos (portanto, não vascularizada), esta membrana em particular representa a primeira "lente" que a luz encontra quando atinge o olho.
As funções da córnea, que merecem uma menção particular, são pelo menos três:
- Proteção e suporte de estruturas oculares;
- Filtração de alguns comprimentos de onda ultravioleta → a córnea permite que os raios de luz passem pelo tecido ocular, em vez de serem refletidos ou absorvidos.
- Refração da luz → a córnea é responsável por 65-75% da capacidade do olho de fazer os raios de luz vindos de fora convergirem para a fóvea, ou seja, a região central da retina.

Usos
A córnea é uma área muito delicada do olho, com muito pouca capacidade de autorreparação.
Isso explica por que uma lesão nele torna a cirurgia de transplante essencial.
As condições médicas mais comuns que requerem transplante de córnea são:
- Ceratocone: é, de longe, a principal causa de transplante de córnea;
- Doenças degenerativas do tecido da córnea;
- Perfuração da córnea;
- Infecções da córnea que não respondem a nenhum tratamento com antibióticos;
- A presença, na córnea, de cicatrizes.
Procedimento
Os cirurgiões oculares podem realizar a cirurgia de transplante de córnea de pelo menos três maneiras, cujo nome é:
- Ceratoplastia perfurante ou ceratoplastia penetrante;
- Ceratoplastia lamelar;
- Ceratoplastia endotelial.
Enquanto a ceratoplastia perfurante envolve a substituição de toda a espessura da córnea e representa a modalidade operacional mais antiga, a ceratoplastia lamelar e a ceratoplastia endotelial proporcionam a substituição de algumas camadas da córnea e representam os métodos de intervenção mais modernos.
PERFURANDO OU PENETRANDO CERATOPLASTIA
Para a ceratoplastia perfurante, o cirurgião usa uma espécie de bisturi, denominado trefina, através do qual corta a seção da córnea danificada, em toda a sua espessura.
Após a ressecção, ele remove a secção da córnea danificada e a substitui por uma "nova", sintética ou retirada de um doador.
A enxertia da "nova" córnea requer a aplicação de vários pontos de sutura, cuja retirada, em algumas situações, pode ocorrer até 12 meses após o procedimento.
A cirurgia de ceratoplastia perfurante pode ser realizada sob anestesia geral ou local: no primeiro caso, o paciente fica inconsciente e insensível à dor durante toda a operação; no segundo caso, entretanto, ele permanece consciente durante a operação, mas mesmo assim não sente nenhuma dor.
Uma operação clássica de ceratoplastia perfurante leva de 45 a 60 minutos, incluindo anestesia.
Via de regra, a internação é feita por uma noite, para permitir que o paciente se recupere melhor da anestesia e dos primeiros efeitos do procedimento cirúrgico.
LAMELLAR KERATOPLASTY
Por meio da ceratoplastia lamelar, os cirurgiões oculares transplantam as camadas mais externas e possivelmente centrais da córnea.
A instrumentação utilizada pode consistir nas já mencionadas trefina ou em um laser específico, projetado para esse fim.
A ressecção das camadas córneas danificadas é seguida pela aplicação de camadas córneas sãs, retiradas de um doador ou de origem sintética.
A enxertia das camadas saudáveis da córnea requer a realização de várias suturas, exatamente como no caso da ceratoplastia penetrante.
Existem dois subtipos de ceratoplastia lamelar:
- Ceratoplastia lamelar anterior: consiste na remoção e substituição das camadas mais externas da córnea.
- Ceratoplastia lamelar anterior profunda: consiste na remoção e substituição das camadas mais externa e central da córnea.
Ao término dos procedimentos de ceratoplastia lamelar, o paciente pode retornar para casa algumas horas após o término da operação, desde que as condições sejam estáveis.
CERATOPLASTIA ENDOTELIAL
Por meio da ceratoplastia endotelial, os cirurgiões oftalmologistas transplantam as camadas mais internas da córnea e, possivelmente, o chamado estroma corneano (N.B: uma descrição anatômica da córnea está presente aqui).
Como no caso da ceratoplastia lamelar, as ferramentas utilizadas podem consistir nas usuais trefina ou em um feixe de laser projetado para esse fim.
Após a ressecção das camadas córneas danificadas, segue-se a aplicação de camadas córneas saudáveis, retiradas de um doador ou de origem sintética.
Para o enxerto das camadas saudáveis da córnea, não são necessárias suturas, mas uma bolha de ar, criada especificamente para manter o transplante de córnea no lugar. Essa bolha é reabsorvida de forma autônoma em poucos dias, tempo necessário para que o enxerto se fixe permanentemente no restante da córnea.
Existem dois subtipos de ceratoplastia endotelial:
- Ceratoplastia endotelial com decapagem (ou stripping) da membrana de Descemet: consiste na substituição das camadas mais internas da córnea e 20% do estroma corneano.
- Ceratoplastia endotelial da membrana de Descemet: consiste apenas na substituição das camadas mais internas da córnea.
Ao término dos procedimentos de ceratoplastia endotelial, o paciente pode retornar para casa algumas horas após o término da operação, desde que as condições estejam estáveis.
Fase pós-operatória
Imediatamente após o procedimento de transplante de córnea, o paciente:
- Deve-se manter a bandagem protetora aplicada para defesa do olho operado por pelo menos um dia inteiro;
- Você pode sentir uma leve dor nos olhos. É normal;
- Ele pode sofrer de visão turva. É normal.
RECOMENDAÇÕES PÓS-OPERATÓRIAS
Uma vez em casa, o paciente deve prestar atenção a:
- Não esfregue os olhos;
- Não exerça esforço físico excessivo e não levante pesos;
- Não vá a locais empoeirados, poluídos ou onde circule fumaça;
- Use óculos escuros enquanto o sol causar desconforto;
- Não pratique esportes de contato, até que seja indicado o contrário pelo médico;
- Use óculos de proteção durante certas atividades esportivas, mesmo que vários meses tenham se passado desde a intervenção;
- Não molhe demais os olhos durante os banhos e duchas por pelo menos um mês;
- Não retome a condução, até que seja indicado o contrário pelo médico;
- Proteja o olho com um curativo por pelo menos algumas semanas.
Riscos e complicações
Uma das complicações mais temidas do transplante de córnea é a rejeição, ou a reação exagerada, acionada pelo sistema imunológico, contra o "novo" órgão implantado. Além disso, o sistema imunológico de um organismo específico serve propositadamente para reconhecer e atacar tudo o que é estranho ao próprio organismo.
Fenômeno bastante comum - na verdade, afeta um em cada 5 receptores de transplante (portanto, 20% dos pacientes) - a rejeição da córnea se manifesta com vários sintomas e sinais, incluindo:
- Visão embaçada
- Vermelhidão dos olhos;
- Sensibilidade à luz (fotofobia);
- Dor no olho operado.
Na presença de tais sintomas, é aconselhável entrar em contato com o seu médico o mais rápido possível, para expor o problema a ele. Com uma medida oportuna, é possível interromper a evolução da complicação.
O risco de rejeição é aumentado por inflamações oculares, devido, por exemplo, a ambientes com fumaça, irritantes, poeira ou dias particularmente ventosos.
OUTRAS COMPLICAÇÕES
Além da rejeição, o transplante de córnea também pode levar a outras complicações, como:
- Astigmatismo;
- Glaucoma;
- Uveíte;
- Descolamento de retina;
- O reaparecimento do quadro mórbido que tornou necessário o transplante;
- Pequenas reaberturas de feridas cirúrgicas. Lembre-se de que o reparo da córnea é muito lento, portanto, um ferimento danificado por ele cicatriza muito lentamente;
- Infecções, especialmente quando feridas cirúrgicas estão cicatrizando.
Resultados
A visão de um indivíduo submetido a um transplante de córnea pode se estabilizar em algumas semanas, ou depois de um ano ou mais.
O momento é afetado por vários fatores, incluindo: o modo de intervenção e a condição da córnea no momento da operação.
Normalmente, se tudo correr bem, as córneas transplantadas mantêm sua transparência por cerca de 25 anos.
Os leitores podem consultar algumas das perguntas mais frequentes relacionadas ao transplante de córnea clicando aqui.