Artigo de Índice
A pancreatite aguda se manifesta por uma dor súbita e violenta na parte superior do abdome, a sede anatômica do pâncreas, com tendência a irradiar-se para as costas. Os sintomas dolorosos geralmente pioram após as refeições, com inalações profundas e durante a palpação do abdômen; em vez disso, eles tendem a ser aliviados curvando-se para a frente (o paciente procura e mantém uma posição analgésica). A dor costuma ser seguida por náuseas e vômitos de comida e biliar (verde - cor escura), enquanto o paciente está particularmente sofrendo, febril, ansioso e agitado, muitas vezes com sinais de choque (pele fria e pálida, hipotensão acentuada, pulso pequeno e frequente). dor, muitas vezes resistente aos medicamentos, atinge seu máximo progressivamente, permanece intenso por um longo tempo e diminui gradualmente ao longo de dias ou semanas.
Na pancreatite crônica os sintomas são mais matizados, tanto que às vezes a inflamação começa de forma paucissintomática; o paciente queixa-se de dores na parte superior do abdômen, associadas a uma "inexplicável perda de peso, falta de apetite e dificuldades digestivas com aparecimento de esteatorreia (fezes gordurosas e gordurosas, especialmente em combinação com refeições abundantes com elevado teor de lípidos).
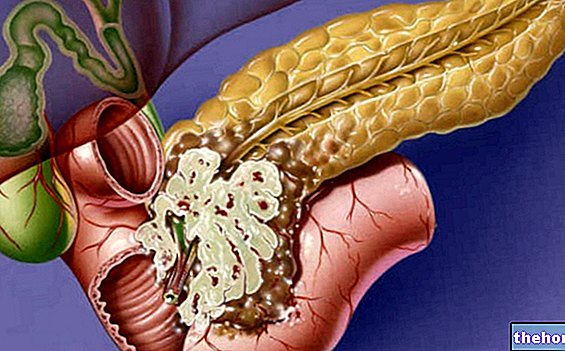
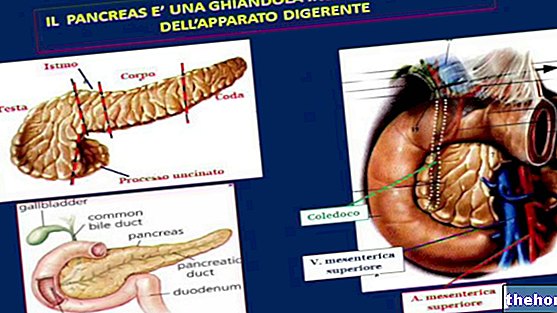
pancreáticas, principalmente as proteases, são sintetizadas de forma inativa, a fim de proteger as células que as produzem de sua ação danosa. Quando essas enzimas, transportadas pelo suco pancreático, são despejadas no duodeno (seção inicial do intestino delgado), elas passam por um processo de ativação, necessário para o desempenho ideal das atividades digestivas. Na pancreatite, o processo inflamatório que afeta o pâncreas é sustentado justamente pela ativação precoce dessas enzimas dentro da glândula. Insultos repetidos podem, portanto, causar danos crônicos ao pâncreas (autodigestão, necrose dos vasos e consequente reação inflamatória), com gradual perda de sua funcionalidade, nesses casos falamos de insuficiência pancreática Infelizmente, a redução da funcionalidade do pâncreas acarreta sérios problemas digestivos e baixo controle glicêmico, com o aparecimento de diabetes.
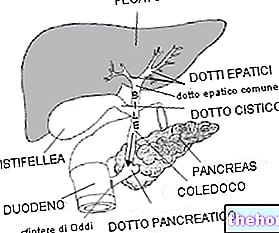
Existem inúmeras causas possíveis de pancreatite, muitas vezes associadas; entre os mais comuns, lembramos os cálculos biliares, nos quais um ou mais "seixos" migram da vesícula biliar ou do trato biliar para a "ampola de Vater (dilatação do colédoco em que o suco pancreático transportado pelo ducto biliar se junta à bile, vindo de do fígado e da vesícula biliar, por uma distância muito curta, antes de derramar no duodeno). Uma obstrução neste nível impede o fluxo normal de bile e suco pancreático para o intestino; conseqüentemente, essas secreções tendem a subir e se acumular dentro de a glândula, causando e apoiando o processo inflamatório. Pela mesma razão, a pancreatite é normalmente causada por inflamação ou mau funcionamento do esfíncter de Oddi (um anel muscular localizado a jusante da ampola de Vater, que tende a deixar os sucos digestivos fluírem livremente após uma refeição e a impedi-los. Durante o jejum, quando sua ação não é mais necessária.) Processos obstrutivos em vários níveis também podem ser favorecidos por "hiperparatireoidismo e" hipercalcemia, que facilitam a ativação de enzimas dentro do pâncreas e o aparecimento de calcificações do sistema excretor ductal e do parênquima pancreático.
Outra causa bastante comum de pancreatite é o alcoolismo (hipertensão ductal e edema), especialmente quando agravado por outros hábitos não saudáveis, como fumar (fumar) ou uma dieta habitualmente hiperlipídica e hiperproteica. Não surpreendentemente, os ataques de pancreatite aguda freqüentemente ocorrem após uma refeição pesada ou ingestão conspícua de álcool. A hipertrigliceridemia também é um importante fator de risco para pancreatite, juntamente com a inevitável predisposição familiar e alguns medicamentos (como azatioprina, diuréticos tiazídicos, asparaginase, estrogênios, tetraciclinas e corticosteroides).
As causas menos comuns incluem fibrose cística, trauma abdominal violento, tumores do pâncreas ou esfíncter de Oddi, úlcera duodenal penetrante, infecções virais, intervenções cirúrgicas envolvendo órgãos próximos (estômago, trato biliar, duodeno, baço) e um procedimento de diagnóstico intervencionista denominado endoscópico colangiopancreatografia retrógrada.
Em um número não desprezível de casos não é possível identificar nenhuma causa de origem, nestes casos falamos de pancreatite idiopática.
Pancreatite: sintomas, diagnóstico, tratamento e prevenção
- Vá para a página do vídeo
- Vá para o destino de bem-estar
- Assista ao video no youtube
Outros artigos sobre "Pancreatite"
- Pancreatite: diagnóstico, cuidado e tratamento
- Pancreatite - medicamentos para o tratamento da pancreatite
- Dieta para pancreatite